顔面神経麻痺
顔面の筋肉を動かす神経に麻痺が生じる病気です。
顔面神経とは
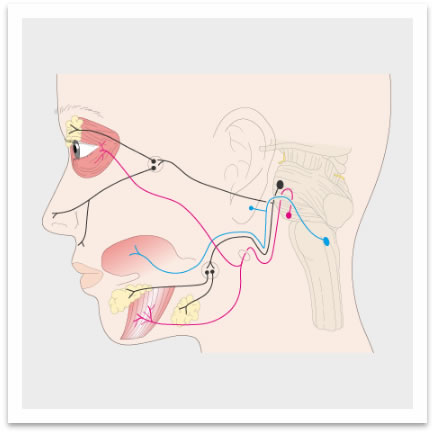
脳から側頭骨(平衡聴覚器〔外耳道・中耳・内耳〕がはいっている頭の骨)の中の顔面神経管という骨管の中を通り、耳下腺(耳下部にある唾液腺のこと)を貫いて顔面のそれぞれの筋肉に分布されている神経のことです。
顔面神経は
運動神経 |
顔面表情筋(顔面の筋肉を動かして表情を作る筋肉)やアブミ骨筋(中耳の耳小骨の一つのアブミ骨に付着し、必要以上に大きな音が鼓膜に伝わった際に、内耳を守るために鼓膜を緊張させる役目を担う筋肉)の運動を支配する神経 |
分泌副交感神経 |
唾液線(顎下腺/舌下腺)や涙腺の分泌に関与する神経 |
味覚神経 |
舌(舌前2/3)や軟口蓋の味覚に関与する神経 (顔面神経の枝である鼓索神経は舌(舌前2/3)の味覚を、大錐体神経は軟口蓋の味覚を支配しています。) |
から構成されています。
顔面神経麻痺の原因
中枢性(脳や脊髄に原因がある場合)と末梢性(脳や脊髄から出た後の神経に障害がある場合)に分けられます。割合としては末梢性の顔面神経麻痺が大部分を占めます。特に側頭骨内での障害が多いとされています。
中枢性 |
脳出血、脳梗塞などの脳血管障害や脳腫瘍などが原因となります。 |
末梢性 |
最も多いのは原因不明なベル麻痺(特発性顔面神経麻痺)、次いで多いのがハント症候群です。それ以外には、慢性中耳炎(特に真珠腫性中耳炎)、外傷(特に側頭骨骨折)、耳下腺腫瘍などが原因となります。 |
●ベル麻痺(Bell麻痺)
原因不明の末梢性顔面神経麻痺のことで、特発性顔面神経麻痺とも言います。原因はウイルス説・血流説・ストレス説など様々ありますが、単純ヘルペスウイルスが原因となっていることが多いとされています。ほとんどの方が幼少期に単純ヘルペスウイルスに感染しているのですが、このウイルスは体の神経細胞に潜んでおり、何かのきっかけ(ストレスなど)で活動を開始すると神経の炎症が起こり麻痺を生じます。
ウイルスが潜んでいる顔面神経は顔面神経管という骨管に囲まれており、そこに炎症が生じると神経が浮腫を起こし周囲の骨に圧迫されて血流障害が起き、顔面神経麻痺が生じます。
●ハント症候群(Ramsay-Hunt症候群)
水痘・帯状疱疹ウイルスの再活性化による末梢性顔面神経麻痺のことを言います。単純ヘルペスと同様、顔面神経に潜んでいた水痘・帯状疱疹ウイルスが何かのきっかけ(ストレスなど)で再活性化することで顔面神経に炎症が生じて浮腫が起こり、周囲の骨に圧迫されて血流障害が起き、顔面神経麻痺が生じます。
この場合には、耳介や外耳道に水疱が現れ、痛みを伴うことがほとんどです。 ベル麻痺よりも神経障害が強いことが多く治りづらいのが特徴です。
顔面神経麻痺の症状
●運動神経の障害
- 顔面表情筋の障害➡片側の顔が動かしづらい、飲み物や食べ物が片方の口からこぼれる、額のしわ寄せができない、片方のまぶたを閉じられない(寝ているときも目が開いたままで目が乾燥してしまう→放置していると角膜が傷つき、悪化すると視力障害につながる)などの症状が現れます。
- アブミ骨筋の障害➡音が響く などの症状が現れます。
●分泌副交感神経の障害
唾液分泌が低下するために口の渇きを覚えたり、涙腺の分泌低下のために片方の眼の乾燥感/痛みを覚えることがあります。
●味覚神経の障害
舌の前2/3や軟口蓋で味を感じることが出来なくなってしまう場合があります。なお、舌の前2/3や軟口蓋の知覚は顔面神経ではなく三叉神経支配であるため、顔面神経麻痺で異常が起こるのは味覚のみで、知覚は正常のままです。
●その他の症状
ハント症候群
ハント症候群の場合、片耳の耳介周囲や外耳道に激しい痛みが起こり、数日後に痒みを伴う赤い発疹・水疱が現れます。また内耳神経(前庭神経/前庭神経)に感染して、耳鳴り・難聴・めまいといった内耳障害をきたすことがあります。
中枢性顔面神経麻痺の場合
中枢性顔面神経麻痺の場合、額の部分の麻痺が起こらず、額にしわを寄せることが出来るのが特徴です(末梢性顔面神経麻痺であるベル麻痺やハント症候群では、片方の額のしわ寄せが出来ません。)。また、手足の麻痺やしびれ症状が一緒に現れることがあります。
顔面神経麻痺の後遺症症状
顔面神経麻痺発症後、早期から適切な治療を受けなかったり、神経のダメージが大きかった場合などに後遺症が残ることがあります。
①不全麻痺・完全麻痺
顔面神経麻痺発症後、神経は再生する傾向にありますが。神経の再生がうまくいかない場合麻痺が残ってしまうこともあります。完全な麻痺が残ってしまうこともありますが、少し動くが反対側よりも弱いという≪不全麻痺≫の状態になるパターンが多くみられます。
②筋力低下
顔面神経麻痺を発症すると表情筋はしばらく動かなくなります。神経が再生すると顔面の筋肉も動き始めますが、しばらく動いてなかった筋肉はやせて筋力が落ちている状態です。筋力は徐々に回復していきますが、元の筋力まで回復しなかった場合は筋力低下となります。
③病的共同運動
顔面神経麻痺後に起きる後遺症で最も頻度が多い症状です。顔面神経麻痺によってダメージを受けた目/口に行く神経が回復する過程で誤って再生してしまい、目に行く神経と口に行く神経が繋がってしまうことがあります。この回復プロセスのエラーによって病的共同運動が起こります。よく見られる症状は、食事をしたり口を動かすと目が閉じてしまう、目を閉じると口が動いてしまうなどの動きです。
④ワニの涙
病的共同運動のひとつで、ご飯を食べると涙が流れてくる現象です。
⑤顔面拘縮
顔の筋肉のうち、目や口の周りにある表情筋は目を守ったり食事をとるなど体にとって特に大切な働きをしています。これらの筋肉を早く回復させようと脳からの強い指令がでるため、顔面表情筋は常に緊張した状態となり、収縮して硬くなります。これが顔面拘縮です。顔のこわばりや引きつれ感などを自覚し、口周りが拘縮することでほうれい線が深くなったり、口角が下がったりした状態になります。また目周りの拘縮によって眼裂(眼の開いている部分)の狭小も見られます。
⑥痙攣
目や口周りが局所的にピクピクと痙攣することがあります。
顔面神経麻痺の検査
●柳原法(40点法)
10項目の顔面の動きを評価しその合計で顔面神経麻痺の程度を評価します。
評価基準
ほぼ正常(4点)
部分麻痺(2点)
完全麻痺(0点)
- 安静時非対称
- 額のしわ寄せ
- 軽い閉眼
- 強い閉眼
- 片目つぶり
- 鼻翼を動かす
- 頬を膨らます
- 口笛
- イーと歯を見せる
- 口をへの字に曲げる
40点満点中
- 20点以上:軽度麻痺
- 10~18点:中等度麻痺
- 8点以下:重症麻痺
とします。
●耳の観察
耳介周囲や外耳道を視診および耳鏡/耳内視鏡検査(電子ファイバースコープ)で観察し、 発赤や水疱の有無を評価します。
●聴力検査
内耳障害の有無確認を行います。顔面神経の障害部位診断に役立ちます。
●SR検査(アブミ骨筋反射検査)
アブミ骨筋の反射の有無確認を行います。顔面神経の障害部位診断に役立ちます。
●味覚検査
味覚機能の評価を行います。顔面神経の障害部位診断に役立ちます。
※当クリニックでは、味覚検査は行うことが出来ません。
●シルマーテスト
涙腺分泌機能の評価行います。顔面神経の障害部位診断に役立ちます。
※当クリニックでは、シルマーテストは行うことが出来ません。
●採血検査
原因検索として、単純ヘルペスウイルス/水痘・帯状疱疹ウイルスの抗体価検査を行います。
●ENoG検査(誘発筋電図検査)
障害を受けた顔面神経の変性が終わる、麻痺発症から10~14日後あたりに、ENoG検査(誘発筋電図:顔面神経を刺激し筋電図として記録し、左右を比較する検査)を行い、重症度や予後(麻痺の改善の見込みの程度がどのくらいかなど)の判定を行います。
※ENoG検査が必要と診断した場合は、検査可能な医療施設にご案内致します。
●画像検査(MRI検査)
中枢性顔面神経麻痺の除外目的で頭部MRI検査を行うことがあります。
※頭部MRI検査が必要と診断した場合は、検査可能な施設にご案内致します。
顔面神経麻痺の治療
◎保存的療法
早期から顔面神経の炎症や浮腫を取り除き、神経障害を最小限に抑えて、速やかに神経の再生を促す必要があります。約10~14日間に神経線維が変性(神経線維が死んでしまう)するため、この期間に炎症を抑えないと一度変性した神経を再生することは困難です。
・内服療法
基本的には、抗炎症・抗浮腫効果をもつステロイド剤の治療が中心となります(ステロイドの内服加療を行いますが、重症顔面神経麻痺の場合はステロイド剤の点滴加療が必要となるため入院が必要です。
また糖尿病や緑内障などの病気を合併している方の場合は厳格な管理下でのステロイド剤投与が好ましいため、入院加療となります)。発症2週を過ぎてしまうと変性した神経の回復には効果がないため、発症2週間以内の投与が必須です。
ほかに、抗ヘルペスウイルス薬(ウイルス自体を殺すわけではなく、あくまでもウイルスの増殖を阻害する目的なので、発症してから3~7日以内の投与が望ましい)・血流や代謝を改善させる薬・神経に栄養を与える薬(ビタミンB12)を併用します。眼乾燥による角膜炎の予防として、保湿点眼薬を処方します。
・理学的リハビリテーション
麻痺した側の表情筋の筋力強化を図り、病的共同運動や顔面拘縮などの後遺症による機能障害を防ぐ目的で、発症してから10日後以降より顔のリハビリテーションやマッサージを開始します。
早く治したいがために、独自でマッサージを行うことや電気刺激を与えるような行為はかえって病的共同運動を誘発することがあるため、控えましょう。
病院のリハビリテーション科を受診し、理学的リハビリテーションやマッサージの指導を受けてから行うことをお勧めします。 ※理学的リハビリテーションが必要と診断した場合は、リハビリテーションが可能な医療施設にご案内致します。
◎手術的療法
・保存的療法を行っても急激に症状が悪化したり、重症麻痺を認めているような場合など
➡全身麻酔下の顔面神経減荷術(炎症によって腫れ、顔面神経管の中で締め付けられ血流が悪くなった顔面神経を、顔面神経管を削って圧迫から解放して血流の改善を図り、神経の変性を食い止める手術)を行う必要があります。
発症後1カ月以内に手術を行えば、90%の方が改善します。しかし、2カ月以上経過してしまった場合は手術の適応になりません。
※顔面神経減荷術が必要と診断した場合は、手術可能な医療施設にご案内致します。
・顔面神経麻痺の原因が中枢性(脳や脊髄)の場合
➡脳神経外科での手術加療が必要です。
※中枢性顔面神経麻痺と診断した場合は、脳神経外科のある医療施設にご案内致します。
・病的共同運動や顔面拘縮などの後遺症が残ってしまった場合
➡ボツリヌス毒素の注射(ボツリヌス毒素が作り出すたんぱく質が、顔面の筋肉に分布している神経の働きをブロックすることを利用して筋肉の過度の緊張・つっぱりを和らげる治療法)が効果的です。ただ、効果は3~4カ月で永続的ではありません。
※ボツリヌス毒素の注射が必要と診断した場合は、注射可能な医療施設にご案内致します。
・顔面神経麻痺が起きてから約一年以上経過しているが思わしい改善がない場合や先天性(生まれつき)の場合/外傷や外科手術の影響で明らかに神経が切断されている場合
➡形成外科による全身麻酔下の外科的再建手術の適応となります。再建手術には、静的再建術(形態的な左右差を整えることを目的とした手術)と動的再建術(顔面の動きを再現することを目的とした手術)があります。
※形成外科での手術が必要と診断した場合は、形成外科のある医療施設にご案内致します。
