鼻の病気
鼻の構造
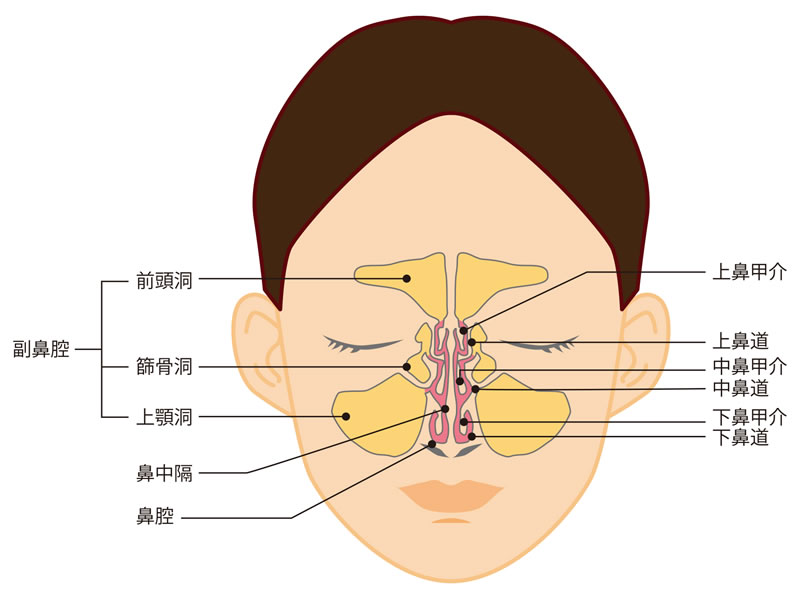
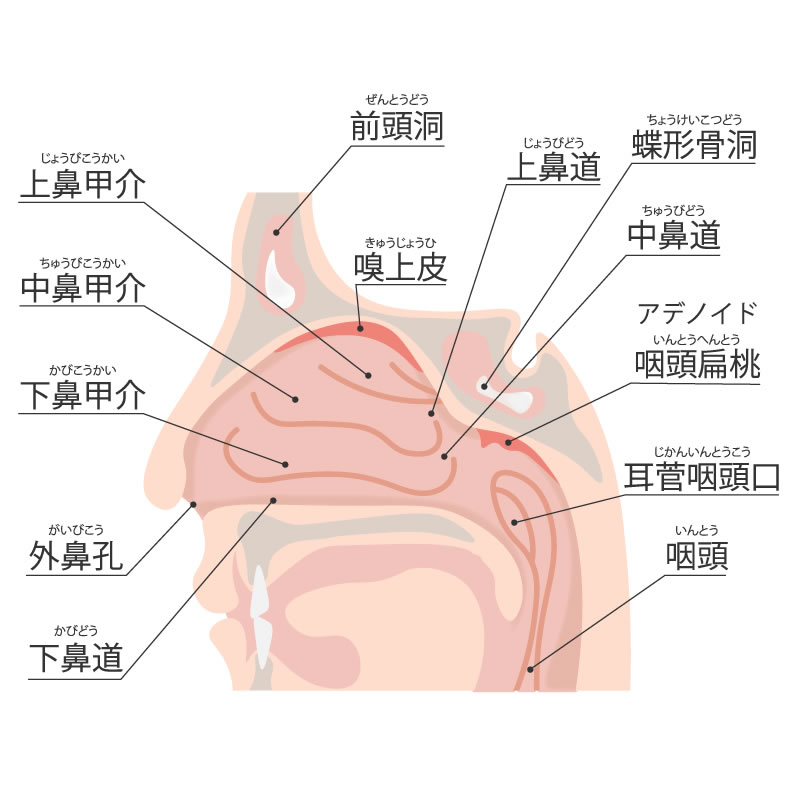
鼻は外鼻とその内部に顔面の骨の中に形成された空洞があり、鼻腔と副鼻腔によって構成されています。
外鼻 |
顔の真ん中にピラミッド状に隆起して顔の外に張り出している部分です。いわゆる〖鼻〗のことを示します。鼻腔の入り口のことを外鼻孔と言います。 |
鼻腔 |
3つの粘膜のひだ(上鼻甲介・中鼻甲介・下鼻甲介)とその間のくぼみ(上鼻道・中鼻道・下鼻道)があり、鼻腔は左右に鼻中隔という軟骨と骨から出来ている仕切りによって左右に分けられています |
副鼻腔 |
鼻腔周囲の顔面の骨の中にある空洞で、おでこの部分にあたる前頭洞・目の内側の篩骨洞・頬部にあたる上顎洞・さらに奥で脳に近い部分に蝶形骨洞があります。 左右それぞれに1対ずつがあるため、両側合わせて8個の副鼻腔があります。 ※これらの全ての副鼻腔には全て細い穴があり、上鼻道・中鼻道という細い道筋を介して鼻腔に通じています。 |
鼻の役割
1.加湿・加温機能
鼻甲介の表面は血管が密集した粘膜で覆われています。鼻甲介間の通り道(上鼻道・中鼻道・下鼻道)は空気が出入りするところであるため、鼻甲介の粘膜は鼻から吸い込まれた空気を加温・加湿する作用があり、これによって温かく湿った空気を気管支/肺に送ることができます。
2.生体防御機能
鼻腔は様々な異物(細菌・ウイルスなどの病原微生物やほこり・花粉などのアレルゲン) が生体の中に侵入してくる上気道の入り口です。 これらの外来刺激から生体を守るために、主に2つの防御機能が備わっています。
①物理的排除➡大きな異物は、鼻毛によりとらえられます。そして、鼻腔内に異物が侵入すると、鼻腔粘膜の知覚神経を刺激して、くしゃみ・鼻汁・鼻甲介(特に下鼻甲介)腫脹・声門(声帯の間の通路のこと)閉鎖を引き起こし、気管支/肺への異物侵入を防ぐ防御反射として働きます。また鼻粘膜表面は粘液で覆われており、粘膜細胞の持つ線毛運動によって、小さい異物は吸着されてのどへ運び出されます。副鼻腔粘膜にも同様の異物を排除しようとする働きがあります。
②局所免疫➡鼻粘膜上皮に細菌やウイルスなどの病原微生物が付着しそうになると、局所粘膜で免疫グロブリン(特にIgA)が産生されて、上皮表面に付着するのを防いでくれます。
3.嗅覚
におい分子である化学物質が鼻の穴から吸い込まれると、鼻腔の最上部の嗅裂といわれる小さな領域に分布する嗅上皮粘膜内の嗅細胞に結合します。すると神経の電気信号が生じて、その情報は嗅細胞からのびる細い神経を介して脳の前方底部に存在する嗅神経に伝わります。嗅神経からさらに脳の嗅覚中枢に情報が伝達され、においを感じることができます。
4.音声共鳴
声帯で生じた音はのどや鼻の中の空洞(鼻腔・副鼻腔)で複雑に反響して響きをあたえられることで声になります。鼻がつまったり、副鼻腔炎などがあると鼻の空洞の形態が変化して、声の性質が変わります。
このような症状があったらご相談ください。
- 鼻水、くしゃみが多い
- 鼻つまりがひどく夜眠れない
- 鼻水が喉に落ちてくる
- いびきがうるさいといわれる
- 鼻血がよくでる、なかなか止まらない
- 匂いがわからない
- 鼻の中が臭う
- 鼻の中や鼻の周りが痛い
- 鼻をぶつけた など
鼻の代表的な病気
【急性鼻炎】
急性鼻炎とは鼻の粘膜に生じる急性の炎症の病気です。
急性鼻炎の原因
急性鼻炎の多くは鼻風邪からくるものが多いです。ほとんどの原因が風邪を引き起こすウイルス(アデノウイルス・ライノウイルス・インフルエンザウイルス・コロナウイルスなど)によるものですが、埃や化学物質、PM2.5(1年中飛来しているが特に3月~5月が多い)や黄砂(2月下旬~5月上旬に中国から偏西風に乗って日本に飛来してくるもので4月がピーク)などの大気汚染物質などによっても引き起こされます。
最初はウイルス感染だけでも、引き続き細菌感染を起こすと経過によっては慢性鼻炎や慢性副鼻腔炎に移行するものもあります。始めから細菌感染が起きて急性鼻炎を引き起こすこともあります。
急性鼻炎の症状
鼻水(最初はさらさらした水様性の状態ですが、次第にドロッとした粘性のものに変わり、時折黄色や緑色を呈するようになってきます)、くしゃみ、鼻づまりが一般的な症状です。
細菌感染を起こすと鼻水は常に黄色や緑色を呈する膿性鼻汁に変わり、しばしば後鼻漏(鼻汁がのどや口に落ちてくるもの)となります。急性鼻炎は風邪の一種なので、咽頭痛、咳、発熱、だるさ、頭痛などの症状を伴うこともあります。
小さいお子さん(特に保育園などの集団保児など)は、免疫系が未熟であることや初感染のウイルスが多いことから急性鼻炎を繰り返し、鼻水、鼻づまり症状が持続すると中耳炎や副鼻腔炎を合併しやすくなるので注意が必要です。
急性鼻炎の検査・診断
急性鼻炎の多くは風邪の一種ですので、ほとんどの場合検査をすることはありませんが、 インフルエンザウイルスなど病原体を同定することで特別な治療方法を必要とする病気を疑った場合にはウイルスを同定する迅速検査、さらに常に黄色や緑色を呈した膿性鼻汁があれば細菌培養検査を行います。
急性鼻炎の症状はアレルギー性鼻炎でも現れます。急性鼻炎なのかアレルギー性鼻炎なのか判断がつきにくい場合は採取した鼻水に特殊な処理をして染色し、顕微鏡でアレルギー性鼻炎の際にみられる好酸球という血球成分が多くふくまれているか調べる鼻汁好酸球検査や血液検査(アレルギー検査)を行うことがあります。
急性鼻炎の治療
◎保存的療法
急性鼻炎のほとんどの原因はウイルス(インフルエンザウイルスを除く)であり多くは2週間以内に自然に治ります。免疫力を高めるため十分な栄養補給・睡眠・休養が重要ですが、基本的には症状緩和をさせる対処療法が中心となり、受診された際には鼻水を吸引してネブライザー療法を行います。
さらに抗ヒスタミン薬・抗ロイコトリエン受容体拮抗薬・粘膜改善薬/去痰薬などの内服薬を必要に応じて服用します。常に黄色や緑色を呈した膿性鼻汁があれば抗生物質を処方します。
【慢性鼻炎】
慢性鼻炎とは鼻の粘膜に生じる炎症が長時間持続している状態の病気です。アレルギー性鼻炎もこの慢性鼻炎の一つと言えますが、一般的には非アレルギー性の鼻炎のことを慢性鼻炎といいます。
慢性鼻炎の原因
加齢による老人性鼻炎、女性ホルモンが原因であろう妊娠性鼻炎、寒暖差(特に寒さ)が起因する血管運動性鼻炎、冬の乾燥した空気や暖房での乾燥による乾燥性鼻炎、刺激のある熱い物を食べたときに起こる味覚性鼻炎、点鼻用血管収縮薬(特に市販薬)乱用や抗うつ薬やピルなどの薬による薬剤性鼻炎、原因不明な鼻炎など様々です。
慢性鼻炎の症状
鼻水(さらさらした水様性や、やや粘性をもったものなど様々)、鼻づまりが主症状です。くしゃみはあまり出てきません。他に鼻水が喉にたれる後鼻漏、鼻づまりによる頭重感や頭痛、鼻づまりによる匂いのわかりにくさ(嗅覚低下)、鼻づまりによる就寝中の口呼吸によって起こる喉の違和感や咽頭痛、後鼻漏や喉の乾燥による咳・痰症状などがあります。
慢性鼻炎の検査・診断
●問診
症状がでる際の時間帯や状況(食事中なのか温度差のある時かなど)、薬の使用状況、妊娠の有無などを確認します。また診断には、慢性鼻炎以外の病気(アレルギー性鼻炎・慢性副鼻腔炎・癌など)を確実に除外することが必要です。
●鼻腔の観察
鼻鏡や鼻内視鏡(電子ファイバースコープ)で鼻腔を観察し、鼻づまりの原因になる鼻中隔(鼻腔を左右に仕切るための骨のこと)の曲がりの有無、下鼻甲介(鼻腔内にある血管に富んだ粘膜のヒダで鼻炎の時に炎症反応が強く起こりやすい場所)の腫れの有無、鼻ポリープ(多くは慢性副鼻腔炎に併発)や癌などの有無を確認します。
●画像検査(X線撮影/CT検査)
鼻のX線撮影やCT検査で鼻中隔の曲がりの程度や下鼻甲介の腫れの程度、慢性副鼻腔炎や癌の有無などを確認します。
●アレルギー検査
アレルギー性鼻炎を除外する意味で血液検査(アレルギー検査)を行うことがあります。
慢性鼻炎の治療
◎保存的療法
慢性鼻炎はなかなか治らない事が多いのですが、抗ヒスタミン薬・抗ロイコトリエン受容体拮抗薬・粘膜改善薬/去痰薬の内服薬や鼻噴霧用ステロイド薬・点鼻用血管収縮薬などの投薬で症状緩和を行い、受診された際には鼻水を吸引してネブライザー療法を行います。
原因が明らかな病気であれば原因を取り除くと症状が緩和するものもあります。
- 老人性鼻炎⇒内服薬・点鼻薬でも対応は難しいのですが、足湯などが比較的効果的です。
- 妊娠性鼻炎⇒出産すると落ち着きます。
- 血管運動性鼻炎⇒寒い所に行く前にマスクをつけるなど寒暖差を予防します。
- 乾燥性鼻炎⇒ワセリンを塗る・マスクをつけるなど鼻内の乾燥を予防します。
- 薬剤性鼻炎⇒原因となる薬剤の中止や変更を検討します。
◎手術的療法
保存療法をもっても症状(特に鼻づまり)改善が望めない場合は、局所麻酔下の下鼻甲介粘膜焼灼術〘いわゆるレーザー治療〙(レーザーを用いて腫脹した下鼻甲介の粘膜を焼灼させて粘膜の腫れを抑える手術)や全身麻酔下の粘膜下下鼻甲介骨切除術(腫脹した下鼻甲介粘膜下の骨を取り除いて下鼻甲介のボリュームを減らして鼻通りをよくする手術)などが効果的です。
また、鼻中隔の曲がりがあれば曲がった鼻中隔切除術(曲がった鼻中隔を取り除いて鼻通りを良くする手術)・鼻ポリープがあれば鼻ポリープ切除術などを必要とします。
※局所麻酔下のレーザー治療や全身麻酔下の手術が必要と診断した場合には、手術可能な医療施設にご案内致します。
【副鼻腔炎】
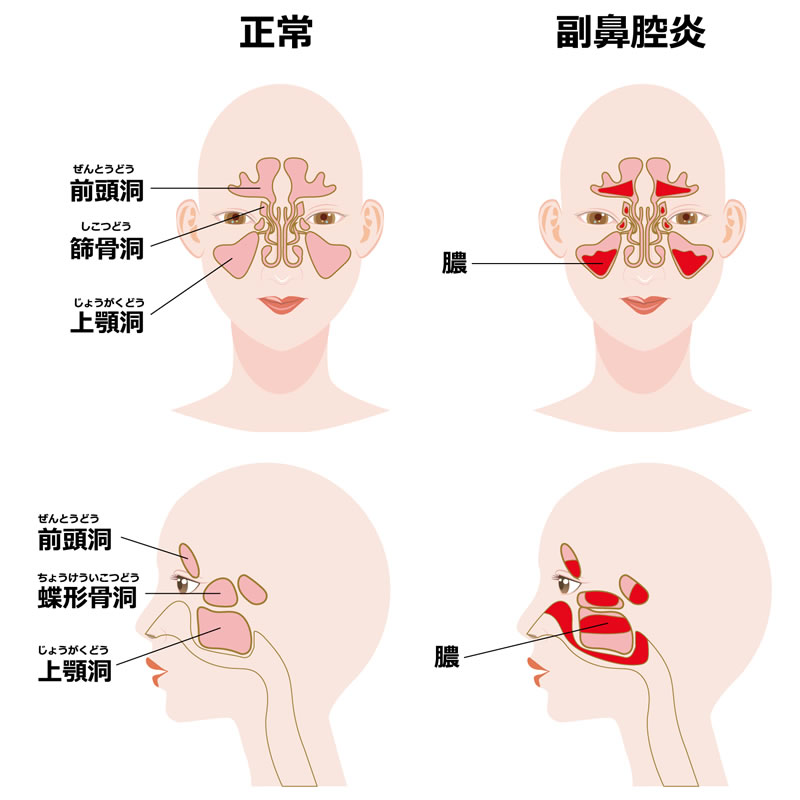
副鼻腔は鼻腔周囲の顔面の骨の中にある空洞で、おでこの部分にあたる前頭洞・目の内側の篩骨洞・頬部にあたる上顎洞・さらに奥で脳に近い部分に蝶形骨洞があります。これらの全ての副鼻腔には全て細い穴があり、上鼻道・中鼻道という細い道筋を介して鼻腔に通じています。これらの副鼻腔の壁は薄い粘膜で覆われており、副鼻腔の内腔は空気で満たされています。
副鼻腔炎は、これらの副鼻腔の粘膜にかぜなどのウイルス・細菌・真菌(カビ)などの感染やアレルギーによって炎症を起こしている状態です。副鼻腔に直接病原体が感染するパターンと、鼻腔粘膜の炎症が副鼻腔に広がって発症するパターンがあります。
副鼻腔炎は、
〇急性に発症して1カ月以内に症状が治まる急性副鼻腔炎
〇急性副鼻腔炎が治りきらずに炎症が慢性化する慢性副鼻腔炎〘いわゆる蓄膿症〙
に大きく分類されます。
また特殊な副鼻腔炎として、
〇喘息が8割型関与し、鼻の中を鼻茸(鼻ポリープ)が多発する好酸球性副鼻腔炎
〇真菌(カビ)に感染して発症する副鼻腔真菌症
〇虫歯や歯周病による炎症が上顎洞には波及して発症する歯性上顎洞炎
などがあります。
●【急性副鼻腔炎】
急性に副鼻腔に炎症が起きることで、副鼻腔内に膿汁が貯まる病気です。
急性副鼻腔炎の原因
風邪のウイルス感染のあとに続く細菌感染が原因のことがほとんどです。また元々アレルギー性鼻炎をお持ちの方が風邪をひくと急性副鼻腔炎にまでなってしまうことがしばしばあります。
急性副鼻腔炎の症状
膿性鼻汁(最初はさらさらした水様性の状態ですが、次第にドロッとした悪臭を伴う黄色や緑色の膿汁に変わってきます)、鼻づまり、後鼻漏(鼻汁が口やのどに落ちてくるもの)が主な症状です。また副鼻腔内に膿がたまることから鼻内の悪臭、頭痛や顔面痛、頬部痛、上歯痛、発熱、後鼻漏による痰がらみ・咳などの症状を認めます。
副鼻腔炎が原因でしばしば中耳炎を併発することもあります。稀ではありますが、副鼻腔は目や脳といった臓器に近いため、視力が急激に低下する視神経炎や意識障害にもつながる髄膜炎を引き起こすことがあり注意が必要な病気です。
急性副鼻腔炎の検査・診断
●問診
症状の確認を行います。
●鼻腔の観察
鼻鏡や鼻咽腔内視鏡検査(電子ファイバースコープ)で副鼻腔からの膿流出・後鼻漏の有無確認やアデノイドの状態を観察することで診断を行います。
●培養検査
膿性鼻汁や後鼻漏症状があり、細菌の感染が疑われる場合は培養検査を行います。
●画像検査(X線撮影/CT検査)
約2週間様子をみてもよくならない場合や症状が重い場合は、副鼻腔のX線撮影やCT検査で程度や範囲などを確かめることがあります。
急性副鼻腔炎の治療
◎保存療法
自然に治ることもしばしばありますが、抗生物質、粘膜改善薬/去痰薬・抗ヒスタミン薬や抗ロイコトリエン受容体拮抗薬などの内服薬による薬物療法が中心となります。2歳以上のアレルギー性鼻炎があれば点鼻薬を併用します。また、膿汁吸引などの鼻処置やネブライザー治療が有効です。
●【慢性副鼻腔炎】
慢性に副鼻腔に炎症を起きることで副鼻腔粘膜が肥厚したり、副鼻腔内に膿汁や滲出液(炎症によって組織や細胞からしみ出る液体のこと)が貯まる病気です。
慢性副鼻腔炎の原因
ウイルス・細菌・真菌などの病原体感染やアレルギーによる副鼻腔の炎症が長引いてしまうと、本来副鼻腔にたまった膿などを排出する能力を持った粘膜の働きが悪くなります。すると粘膜そのものが腫れ上がって鼻腔との交通路である穴をふさいでしまい、副鼻腔内の換気が悪くなって炎症が治りにくくなるという悪循環におちいります。
この状態が慢性副鼻腔炎、いわゆる『蓄膿症』です。炎症がひどいと腫れた粘膜が鼻腔にまで及んで鼻茸(ポリープ)を形成したりします。
慢性副鼻腔炎の症状
鼻汁(多くは粘性または膿性)、鼻づまり、後鼻漏(鼻汁が口やのどに落ちてくるもの)、後鼻漏による痰がらみ・咳の症状2~3ヶ月以上続き、副鼻腔に持続的に膿がたまる影響などにより、鼻内の悪臭や頭重感を感じることがあります。また、匂いを感じる嗅裂部という場所の粘膜が腫れたり、長引く炎症により嗅神経にダメージが加わることで嗅覚障害を生じることがあります。
慢性副鼻腔炎の検査・診断
●問診
症状の確認を行います。
●鼻腔の観察
鼻鏡や鼻咽腔内視鏡検査(電子ファイバースコープ)で副鼻腔からの鼻汁流出・後鼻漏の有無・鼻茸(鼻ポリープ)の有無・慢性副鼻腔炎の増悪因子となる鼻腔形態(鼻中隔の彎曲や中鼻甲介蜂巣の存在など)の確認などで診断を行います。
●画像検査(X線撮影/CT検査)
副鼻腔炎は鼻腔内にあまり異常所見の見られない事もあり、多くの場合は副鼻腔のX線撮影やCT検査が必要になります。特にCT検査は、副鼻腔病変の部位・程度・骨構造を的確に診断するために最適な検査です。
慢性副鼻腔炎の治療
◎保存的療法
マクロライド系の抗生物質を少量、2~6ヶ月投与する治療法(マクロライド少量長期投与)が有効です。抗生物質ですが、抗菌能を期待しているのではなくマクロライドのもつ抗炎症作用・粘液の産生作用・粘液線毛機能(鼻や気管などを綺麗に保つ機能)低下を改善する作用が慢性副鼻腔炎の治療に有効と考えられています。
補助的には粘膜改善薬/去痰薬・抗ヒスタミン薬・抗ロイコトリエン受容体拮抗薬などを内服します。アレルギー性鼻炎があれば点鼻薬を併用します。また、鼻汁吸引などの鼻処置やネブライザー治療が有効です。
◎手術的療法
マクロライド少量長期投与でも改善しない場合は全身麻酔下の内視鏡下鼻副鼻腔手術(内視鏡を使用して、腫れた粘膜によって閉鎖してしまった副鼻腔の自然口(鼻腔と副鼻腔の通路)を開放したり、鼻茸(ポリープ)を除去することで副鼻腔の換気を改善させる手術) を行う必要があります。
※内視鏡下鼻副鼻腔手術が必要と診断した場合には手術可能な医療施設にご案内致します
【特殊な副鼻腔炎】
●【好酸球性副鼻腔炎】
鼻内に増加している好酸球(アレルギーや気管支喘息の病態に関係する、免疫細胞である白血球の一種)が主体となって副鼻腔粘膜で炎症を起こしている副鼻腔炎のことで、両側の鼻の中に多発性の鼻茸(ポリープ)ができ、通常の慢性副鼻腔炎に比べて治りにくく再発しやすいのが特徴です。
気管支喘息の人や、アスピリンなどの解熱剤などで喘息を起こしたりショックを起こしたりするアスピリン不耐症の人に合併していることが多く、近年注目されている病気です。
好酸球性副鼻腔炎の原因
はっきりとした原因はわかっていません。ただ何かしらの原因で全身の病気が起こり、鼻では好酸球性副鼻腔炎、耳では好酸球性中耳炎、気管や肺で気管支喘息が起こり、アスピリンを飲むと全身反応や呼吸苦などの症状が現れるのではないかということが言われています。 様々な研究で原因解明がなされているのが現状です。
好酸球性副鼻腔炎の症状
早期の嗅覚障害(匂いを感じる嗅裂部という場所の粘膜が腫れたり、長引く炎症により嗅神経にダメージが加わるなどによる)、鼻汁(粘性・膿性鼻汁・ニカワ状[セメダイン様の黄土色の粘性鼻汁でムチンと言われる〕など)、鼻づまり(鼻茸(鼻ポリープ)が鼻の中に多発するなどによる)、後鼻漏(鼻汁が口やのどに落ちてくるもの)が主な症状です。
好酸球性副鼻腔炎の検査・診断
●問診
症状の確認を行います。特に、気管支喘息やアスピリンなどの解熱剤で喘息を起こしたりショックを起こした既往があるかを確認することは大事なポイントです。
●鼻腔の観察
鼻鏡や鼻咽腔内視鏡検査(電子ファイバースコープ)で副鼻腔からの粘性/膿性/ニカワ状などの鼻汁流出・後鼻漏の有無・鼻茸(鼻ポリープ)の有無・慢性副鼻腔炎の増悪因子となる鼻腔形態(鼻中隔の彎曲や中鼻甲介蜂巣の存在など)の確認などで診断を行います。
●画像検査(X線撮影/CT検査)
特にCT検査で副鼻腔病変の部位・程度・骨構造を的確に診断します。
●血液検査
血中の好酸球数やアレルギー検査でアレルギーの確認などを行います。
●病理組織検査(生検)
病理検査のために鼻茸(ポリープ)の一部を採取し、好酸球浸潤の程度を確認します。
〖好酸球性副鼻腔炎の診断基準〗〈JESRECスコア〉
- 鼻腔の観察による【鼻茸(ポリープ)の評価】
- 副鼻腔のCT検査での評価【病変部位の評価】
- 血液検査【血中好酸球数】
をスコア化して診断します。
また確定診断には、鼻茸(鼻ポリープ)の病理組織検査【鼻茸(鼻ポリープ)の一
部を採取し、顕微鏡の1視野あたりに観察される好酸球数をカウント】が必要です。
好酸球性副鼻腔炎の治療
◎保存的療法
この病気の病態はまだ未解明な部分が多いのですが、慢性副鼻腔炎とは病態が違うため、慢性副鼻腔炎に有効なマクロライド少量長期投与はあまり有効ではありません。唯一ステロイド剤が有効で、特に経口ステロイドの効果は抜群です。しかし副作用に注意が必要な薬なので漫然とは使用できず、医師の厳密な管理下での服用が望ましいとされています。
補助的に粘膜改善薬/去痰薬・抗ヒスタミン薬・抗ロイコトリエン受容体拮抗薬・鼻噴霧用ステロイド薬(経口ステロイドと違い、安全で長時間使用できますが、効果は劣ります)などの投薬を行いますが、これらの薬をやめるとすぐ再発してしまいます。
◎手術的療法
そのため、好酸球性副鼻腔炎には、全身麻酔下の内視鏡下鼻副鼻腔手術(内視鏡を使用して、腫れた粘膜によって閉鎖してしまった副鼻腔の自然口(鼻腔と副鼻腔の通路)を開放したり、鼻茸(ポリープ)を除去することで副鼻腔の換気を改善させる手術)が第一選択となります。
ただし、従来の慢性副鼻腔炎よりも再発率が高いため術後も定期的な診察が必要となりますし、内服薬・鼻噴霧用ステロイド薬などの投薬や鼻洗浄が欠かせません。また、気管支喘息の状態が好酸球性副鼻腔炎の再発に関与するため、気管支喘息のコントロールも心がけていかなければならないのです。
生物学的製剤(デュピルマブ)による治療
好酸球性副鼻腔炎重症例(手術後も再燃を繰り返したり、経口ステロイドを使用しても改善がみられないなどの既存治療で効果が不十分な症例)に対して、2020年4月よりデュピルマブ(デュピクセント®)による注射療法が保険適応になりました。
デュピルマブは、好酸球性副鼻腔炎の病態で重要なTh2(タイプ2)炎症の主たるIL4/13というサイトカイン(炎症の調節因子で好酸球などから生産・分泌される物質)の受容体に対する抗体で、一言で言えば、『好酸球性副鼻腔炎を悪化させるTh2炎症のシステムの回路の一部を止める注射』です。
2週間毎に約6か月ほど皮下注射を行うことが多いのですが、病状が安定したら4週間毎の 投与にしたり、治療を止めることができます。(止めた後再発する可能性もあり、治療をいつまで続けるべきかについては個人差が大きくなかなか予想できません。)
慣れてくれば自宅での自己皮下注射が可能となり、通院間隔もあけることができます。 ただ、非常に高価な薬剤(1本あたり3割負担の方で約25,000円)になるため、 医療費サポート制度(高額療養費制度)や指定難病※による医療費制度を利用されることをお勧めします。
さらに詳しく知りたい方へ
詳しくは製薬会社(SANOFI)のサイトをご覧ください
好酸球性副鼻腔炎は再発傾向が強く、長期の治療が必要なことが多いことより、2015年7月から厚労省により難病指定され、難病医療費助成制度の対象疾患となりました。
難病指定医による診断が必要であり、診断書・申請書・被保険者証のコピー・市町村の民税課税状況の確認書類・世帯全員の住人表の写しを都道府県の窓口に提出、審査をえて許可が認定されます。
●制度の概要
- 医療費の自己負担割合が3割から2割に引き下げられます。
- 外来・入院の区別を設定しないで、世帯の所得に応じた医療費の自己負担上限が認定されます。
<<2015年より難病医療費助成制度の対象疾患になりました。>>
◎当クリニックで診断から申請まで対応できますので、いつでもご相談ください。
【副鼻腔真菌症】
副鼻腔真菌症は、真菌(カビ)が原因で起こる慢性副鼻腔炎のことです。
副鼻腔真菌症の原因
真菌(カビ)は常在菌といって環境中に広く存在している菌であり、普段であれば体内に入ると白血球などの免疫細胞によって退治されますが、一般的には何らかの原因で体の免疫力が低下することで、副鼻腔内で真菌(カビ)が繁殖することによって副鼻腔真菌症を発症します。
ただ免疫力が正常でも真菌(カビ)が病原性を持ったりアレルゲン(抗原)となって副鼻腔真菌症を引き起こすことがあります。 アスペルギルスという真菌(カビ)が最も多く、他にカンジダ、ムコールなどが原因になります。
副鼻腔真菌症は
●急速に重篤な症状を呈する浸潤性副鼻腔真菌症
主に高齢・糖尿病や悪性腫瘍への罹患・ステロイドや免疫抑制剤などの薬剤の長期使用により免疫力が低下している場合に副鼻腔内で真菌が繁殖することによって発症することが多く、急性浸潤性副鼻腔真菌症と慢性浸潤性副鼻腔真菌症に分けられます。
●限局した病変を呈する非浸潤性副鼻腔真菌症
免疫力が正常な場合でも多くみられ、さらに慢性非浸潤性【寄生型】副鼻腔真菌症(発生頻度が一番高い)と環境中に存在する真菌(カビ)の抗原に対してアレルギー反応が生じ、結果として副鼻腔真菌症を引き起こすアレルギー性副鼻腔真菌症(AFRS)に分けられます。
に大きく分類されます。
<<副鼻腔真菌症の分類>>
分類 |
経過 |
免疫状態 |
真菌の役割 |
組織浸潤 |
急性浸潤性 |
急性 |
免疫不全多い |
病原菌 |
あり |
慢性浸潤性 |
慢性 |
免疫正常多い |
病原菌 |
あり |
慢性非浸潤性 【寄生型】 |
慢性 |
免疫正常多い |
真菌塊 |
なし |
アレルギー性 (AFRS) |
慢性 |
免疫正常 |
抗原 |
なし |
副鼻腔真菌症の症状
浸潤性副鼻腔真菌症(急性&慢性)は、急性な経過を認めることが多く発熱や頭痛、頬部痛、膿性鼻汁、鼻づまり、後鼻漏(鼻汁が口や喉に落ちてくるもの)、鼻出血、鼻内の異臭など急性副鼻腔炎様の症状を呈します。特に免疫力が著しく低下している場合、眼や脳の中に進行し、眼球突出・視力障害・眼球運動障害・脳血管障害・脳梗塞などと命にかかわる状態にもなりかねません。
慢性非浸潤性【寄生型】副鼻腔真菌症は、副鼻腔の上顎洞という部位に最も起こりやすく、ほとんどが片側性という特徴があります。そのため片方の鼻に、鼻づまり(最多)、鼻汁(膿性や粘性・悪臭を伴ったチーズ様の物質が混ざった鼻汁など様々)、後鼻漏(鼻汁が口や喉に落ちてくるもの)、鼻出血、頬部腫脹、頬部の違和感や痛み・頭痛などの症状が出る場合がありますが、ほぼ無症状で経過することもあります。
アレルギー性副鼻腔真菌症(AFRS)は、鼻汁(多くは粘性または膿性)、ムチンの存在(セメダイン様の黄土色のニカワ状の粘性鼻汁)、鼻づまり、後鼻漏(鼻汁が口やのどに落ちてくるもの)、後鼻漏による痰がらみや咳の症状、嗅覚障害など慢性副鼻腔炎様の症状を認めることが多いです。
副鼻腔真菌症の検査・診断
●鼻腔の観察
鼻鏡や鼻咽腔内視鏡検査(電子ファイバースコープ)で副鼻腔からの粘性/膿性/チーズ状/ニカワ状などの鼻汁流出・後鼻漏(鼻汁が口やのどに落ちてくるもの)の有無・鼻茸(ポリープ)の有無・鼻出血の確認などで診断を行います。
●画像検査(CT検査/MRI検査)
CT検査で副鼻腔炎陰影(特に上顎洞/篩骨洞)や陰影の中の石灰化像(真菌塊の存在)の有無、副鼻腔壁の硬化像または破壊像などがないかを確認します。また、MRI検査(造影+)で腫瘍との鑑別を行ったり、炎症性病変の広がり具合などを確認します。 ※MRI検査が必要と診断した場合は、検査可能な医療施設にご案内致します。
●血液検査
副鼻腔真菌症の鑑別診断として浸潤性副鼻腔真菌症のような真菌(カビ)によって病気が起こされているのかを診断するために真菌の骨格成分であるβ-Dグルカン/カンジダマンナン抗原などの測定を行ったり、アレルギー性副鼻腔真菌症(AFRS)の病態があるのかを確認するために真菌(カビ)抗原に対するアレルギー検査(特異的IgE抗体検査法:RAST)を行います。
●培養検査
鼻汁に対して真菌(カビ)などの培養検査を行います。
●病理組織検査(生検)
病理検査のために鼻茸(ポリープ)の一部を採取し、真菌(カビ)の存在を確認することがあります。アレルギー性副鼻腔真菌症(AFRS)の場合にムチンが採取できれば、真菌(カビ)や好酸球浸潤などの有無確認を行うことがあります。
副鼻腔真菌症の治療
●浸潤性副鼻腔真菌症(急性&慢性)
真菌(カビ)が感染した部位の除去が大事であるため、抗真菌薬の投与と全身麻酔下の内視鏡下鼻副鼻腔手術(内視鏡を使用して、腫れた粘膜によって閉鎖してしまった副鼻腔の自然口(鼻腔と副鼻腔の通路)を開放したり、鼻茸(ポリープ)を除去することで副鼻腔の換気を改善させる手術)が必要です。場合によっては、顔面を切開して感染している部位を切除することもありますし、不幸にも感染が目にまで及んだ場合は眼球摘出を行わなくてはならないケースもあります。
また、糖尿病やステロイドを長期間使用しなくてはならない気管支喘息など基礎疾患を合併していることが大半であるため、基礎疾患が安定するような全身状態の管理を忘れてはいけません。
●非浸潤性副鼻腔真菌症
基本は全身麻酔下の内視鏡下鼻副鼻腔手術(内視鏡を使用して、腫れた粘膜によって閉鎖してしまった副鼻腔の自然口(鼻腔と副鼻腔の通路)を開放したり、鼻茸(ポリープ)を除去することで副鼻腔の換気を改善させる手術)となります。
アレルギー性副鼻腔真菌症(AFRS)では、手術療法に加えて経口ステロイドによる治療も
行われます。ステロイドを投薬することで、根本的な原因となっているアレルギー反応を抑えることを期待します。
※内視鏡下鼻副鼻腔手術が必要と診断した場合には手術可能な医療施設にご案内致します。
【歯性上顎洞炎】
歯の病気が原因で頬部にあたる上顎洞(副鼻腔の一つ)に副鼻腔炎が起きる病気です。
原因のある片側性に症状があるのが特徴です。
歯性上顎洞炎の原因
上顎の虫歯や歯周病を治療せずに放置していたり、歯の根元の治療・インプラント治療・抜歯後などによって起きた細菌感染が副鼻腔の上顎洞という部分に及んだ場合に起こります。
歯性上顎洞炎の症状
片側の歯/歯肉の痛み、片側の歯の咬み合わせたときの痛み、片側の鼻づまりや悪臭を伴う鼻汁(粘性または膿性)・片側の頬の違和感や痛み・腫れ、発熱などがあります。
歯性上顎洞炎の検査・診断
●問診
歯の治療歴などを問診で確認します。
●歯/鼻腔の観察
歯/歯茎の状態の確認や、歯茎からの膿流出がないかなどを確認します。また鼻鏡や鼻咽腔内視鏡検査(電子ファイバースコープ)で副鼻腔からの粘性/膿性の鼻汁流出・後鼻漏の有無などを確認します。
●画像検査(X線撮影/CT検査)
歯や周囲の骨の状態・上顎洞との関係などを調べるため、副鼻腔のX線撮影やCT検査を行います。
歯性上顎洞炎の治療
◎保存的治療
原因となっている歯の治療が第一になるので歯科受診をして頂きます。ただ、歯に細菌感染が起きて上顎洞に膿がたまって起きている病気なので、抗生物質や粘膜改善薬/去痰薬などの内服薬による薬物療法と、膿汁吸引などの鼻処置や抗生剤が入ったネブライザー治療を行います。慢性副鼻腔炎と鑑別が付かない場合は、慢性副鼻腔炎の治療であるマクロライド少量長期投与を行うこともあります。
【鼻中隔彎曲症】
鼻腔の中を左右に分けている仕切りの壁の鼻中隔が極端に曲がった(彎曲した)状態のことです。
鼻中隔彎曲症の原因
鼻中隔は骨や軟骨で構成されています。鼻中隔が曲がる(彎曲する)原因は成長の過程で生じてしまうことがほとんどですが、鼻部の打撲や鼻骨の骨折などでも生じることがあります。多少の曲がりは誰にでもみられますが、極端に鼻中隔が曲がっており(彎曲しており)、様々な症状を呈するようになった状態を鼻中隔彎曲症と言います。
鼻中隔彎曲症の症状
典型的な症状は鼻づまりです。鼻中隔がどちらかに曲がっていることにより、片側に鼻づまりが起きやすくなります。そのため、嗅覚障害、頭痛、就寝中のいびきや口呼吸などを引きやすくなりますし、鼻を頻繁にかんだりすると、曲がった(彎曲した)部位が刺激されて鼻出血をくり返すことがあります。
鼻炎や副鼻腔炎などがあるとこれらの症状はさらに悪くなります。
鼻中隔彎曲症の検査・診断
●鼻腔の観察
鼻鏡や鼻内視鏡検査(電子ファイバースコープ)で鼻中隔の曲がり具合を観察します。
●画像検査(X線撮影/CT検査)
鼻中隔の曲がり具合をX線撮影やCT検査で評価します。
鼻中隔彎曲症の治療
◎手術的療法
強い鼻づまりの原因となっている場合や、嗅覚障害・いびきの原因になっているような場合は、全身麻酔下の鼻中隔矯正手術(曲がっている鼻中隔の骨や軟骨を取り除いてまっすぐに矯正する手術)を行います。
※鼻中隔矯正手術が必要と診断した場合には手術可能な医療施設にご案内致します。
【鼻出血(鼻血)】
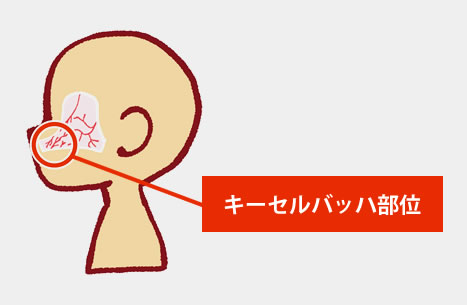
鼻の粘膜は血管が多く、鼻の中の仕切り(鼻中隔)の前方鼻の入口から1~1,5cmくらいのキーセルバッハ部位には特に血管が集まっていて、血管損傷を受けやすい場所です。 鼻出血の大半はこの部位から出血しています。
鼻出血の原因
鼻をほじる/風邪や鼻炎で鼻をかむなどによって起こる粘膜損傷・冬などに起こる鼻の粘膜の乾燥・くしゃみや咳による一時的な血圧上昇などが主な原因です。
また原因となる疾患があって鼻出血を起こす場合は、症候性鼻出血と言います。鼻腔腫瘍・動脈硬化・高血圧・白血病や血小板減少症などの血液疾患・血液凝固機能に異常をきたす肝臓/腎臓疾患・頭部外傷などが挙げられます。また持病のために血液をさらさらにする抗凝固剤(ワーファリンやバイアスピリンなど)を服用中の方は、一度出血するとなかなか止まりません。
鼻出血の症状
鼻を触ったり鼻をかんだりした後に出血を認めることが大半ですが、なんの前触れもなく突然出血することがあります。また、喉に血が回ってくることもあります。キーセルバッハ部位からの出血でも、粘膜の浅い層(静脈性)からの出血は量も少なく適切な止血処置を行えば30分以内に止まりますが、粘膜の深い層(動脈性)からの出血は大量で適切な止血処置をしてもなかなか止まりません。
症候性鼻出血の場合
鼻腔腫瘍からの出血は止まりにくく、何度も繰り返すことが特徴です。高血圧が原因の場合はなかなか出血が止まらずに喉に血がまわりやすい(鼻の奥から出血することが多いため)ですし、多くは頭痛や肩こりなどの症状を伴います。血液疾患や肝臓疾患/腎臓疾患がある場合は、貧血・全身倦怠感・歯茎からの出血・皮膚のあざなどの症状を伴うことが多いため他の症状にも注意して下さい。
鼻出血の検査・診断
●血圧/脈圧測定
まず血圧/脈圧測定を行い、高血圧の状態や大量出血傾向がなかったかの確認を行います。
●問診
鼻をほじる/鼻をかむなどの行為がなかったか・今までの鼻出血の症状や回数・鼻出血以外の症状・鼻出血に関係する病気や内服薬などの確認を行います。
●鼻腔の観察
鼻鏡や鼻内視鏡検査(電子ファイバースコープ)で鼻腔内を観察し、鼻出血の出血部位や鼻出血の原因となる鼻腔腫瘍がないかなどの確認を行います。
●血液検査
必要時は貧血の有無や血液凝固能などに異常がないかを確認します。
●画像検査(CT検査/MRI検査)
鼻腔腫瘍などを疑った場合は、鼻のCT検査やMRI検査で評価を行うことがあります。
※MRI検査が必要と診断した場合は、検査可能な医療施設にご案内致します。
鼻出血の治療
鼻出血を認めたらまずは圧迫止血!!
もし自宅や外出先などで鼻出血を認めたら下記の方法で圧迫止血をしてください。
1.小鼻(鼻の外側のふくらみ)を親指と人差し指でつかみ強く圧迫止血する。
※鼻の入り口から1~1.5cmのキーセルバッハ部位を圧迫しないと意味がないので、
- 小鼻より上の目がしらや、鼻骨(骨のある硬い部をつまむのは誤りです。
- 丸めたティッシュペーパーを鼻の中に詰めるのは禁物!
⇒ティッシュペーパーを入れることで粘膜を逆に傷つけて悪化させる原因になります。
鼻の中に詰めるのなら、小指程度の太さに固めた脱脂綿などを優しく入れてください。
2.椅子に腰を掛け、頭を軽く下げて(前にお辞儀をした格好)最低でも5分以上圧迫止血を続ける。(できれば15分以上が望ましい)
※顔を上向きにすると、血が喉にまわって咳込んだり、飲み込んで気持ちが悪くなってしまうので顔はやや下向きにしましょう。横になった場合でも、仰向けにはならないようにして下さい。もし喉に血がまわってきたら吐き出しましょう。
30分ほど立っても止まらない場合は、耳鼻咽喉科を受診してください。
◎保存的療法
●ガーゼによる圧迫止血
出血部位が鼻の中の後方に確認出来たり、鼻腔内を観察しても出血部位が不明な場合は、局所麻酔下で鼻の中に抗生物質入りの軟膏を塗ったガーゼを詰めて圧迫止血します。3~7日ほど経過したらガーゼを抜去します。
◎手術的療法
●出血部位の焼灼
出血部位が鼻の中の前方に確認出来た場合は、局所麻酔下(局所麻酔薬や血管収縮薬を染み込ませたガーゼを10分ほど鼻の中に入れます)にバイポーラーという機械を使用して電気凝固止血術を行います。
※軽度の鼻出血であれば腐食性薬剤(トリクロール酢酸)で焼灼して止血します。
●内視鏡下鼻出血止血術
上記の方法でも止血が難しい場合は、全身麻酔下で内視鏡下鼻出血止血術(内視鏡で出血部位を確認して焼灼止血を行う手術)を行う必要があります。
※内視鏡下鼻出血法が必要と診断した場合には手術可能な医療施設にご案内致します。
症候性鼻出血の場合
鼻腔腫瘍が原因であれば切除手術・放射線治療・化学療法を組み合わせた治療が、動脈硬化・高血圧・血液疾患・肝臓/腎臓疾患・頭部外傷が原因であればそれぞれの疾患に応じた診療科での治療が必要となります。
※症候性鼻出血と診断した場合には対応可能な医療施設にご案内致します。
【鼻前庭炎】
鼻の入口のすぐ内側(鼻毛が生えている部分)が感染により炎症を起こした状態のことです。
鼻前庭炎の原因
鼻ほじりや鼻のかみすぎ・鼻毛を抜いたりすることで、鼻の中に常在している黄色ブドウ球菌などが粘膜や毛穴から感染して起こります。さらに悪化すると鼻の入口の皮膚におできができて、鼻せつ(鼻の先端の皮下組織まで感染することでピエロの鼻のように赤く腫れ上がった病気)の状態になります。
鼻前庭炎の症状
炎症が軽い場合は鼻の入口がヒリヒリする程度ですが、炎症が広がると痛みや腫れが現れて炎症性の分泌液が出てきます。鼻毛の根本にふきでもの(毛の炎)が出来たり、鼻の入り口周辺にかさぶたが出来たりします。症状が悪化して鼻せつになると鼻が腫れて強い痛みを感じるようになります。
鼻前庭炎の検査・診断
●鼻腔の観察
鼻鏡や鼻内視鏡検査(電子ファイバースコープ)で鼻の入り口を観察します。
鼻前庭炎の治療
◎保存的治療
抗生物質入りの軟膏を塗ることで大半は治りますが、炎症が強い場合は抗生物質や消炎剤などの内服薬も処方します。
◎手術的療法
鼻せつをきたす状態でおできに膿が多く蓄積しているような場合は、メスで切開して排膿を行うこともあります。
【嗅覚障害】
ニオイを正常に感じることができない状態のことです。
嗅覚障害の原因

最近では新型コロナウイルス感染症(COVID-19)に伴う症状として話題になったかと思いますが、発生原因として多いのは慢性副鼻腔炎(特に好酸球性副鼻腔炎)・鼻風邪・アレルギー性鼻炎などです。
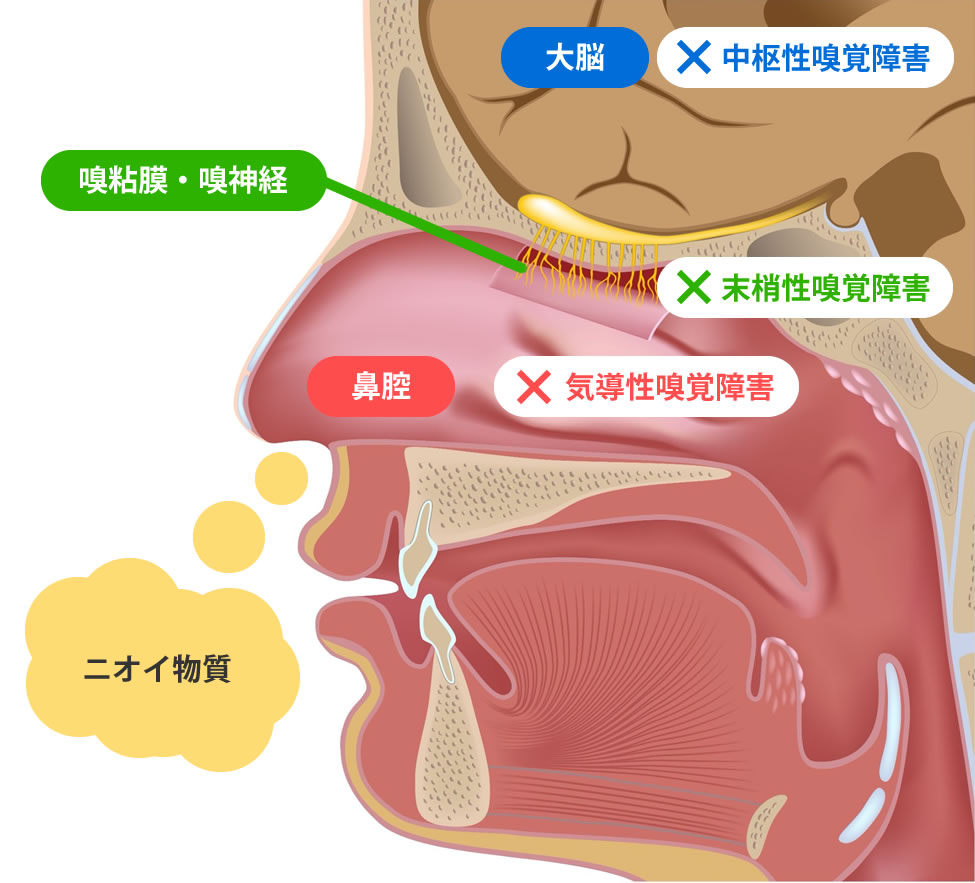
左右の鼻腔の天井にあたる部分に【嗅粘膜】と呼ばれる、ニオイを感じるセンサーの役割を持つ部位があります。鼻から取り込まれたニオイ物質がこの嗅粘膜に付着すると、刺激信号が嗅神経を通じて脳に伝達され「ニオイ」として認識される仕組みになっています。
嗅覚障害はこの《ニオイの伝達経路》のどこが障害されるかによって、それぞれ原因が異なります。
1.気導性嗅覚障害➡障害部位:鼻腔
気導性嗅覚障害は、鼻副鼻腔の病気(副鼻腔炎や鼻炎など)によって粘膜の腫れや鼻茸(ポリープ)が生じることで、鼻から取り込まれたニオイ物質が嗅粘膜に届かないためにニオイが感じられない病気です。
2.末梢性嗅覚障害⇒障害部位:嗅粘膜・嗅神経
末梢性嗅覚障害には、嗅粘膜が障害される【嗅粘膜性】と嗅神経が障害される【嗅神経性】 があります。主には、風邪を引き起こすウイルス(アデノウイルス・ライノウイルス・インフルエンザウイルス・コロナウイルスなど)や副鼻腔炎などによる炎症が嗅粘膜を変性させたり、嗅神経に障害を与えることに起因します。
新型コロナウイルス感染症(COVID-19)に伴う嗅覚障害はまさに末梢性です。また、頭部外傷により嗅神経が切断されたり、薬剤性(特に抗ガン剤や抗甲状腺薬など)、有機溶剤や溶接ヒュームによる特定化学物質などの中毒、加齢変化などによって嗅神経に影響を及ぼすことで障害を引き起こすこともあります。
3.中枢性嗅覚障害⇒障害部位:脳
中枢性嗅覚障害は、嗅神経よりも中枢側(脳に近い側)に障害が生じることで起きる病気です。ニオイの情報を処理する脳が障害を受けると、ニオイを正しく認識できなくなります。
多くは頭部外傷による脳挫傷・脳梗塞・脳腫瘍による脳の障害などにより発症しますが、 近年の多くの研究より、アルツハイマー病やパーキンソン病などの神経の病気の初期症状として嗅覚障害が起きることがわかり、嗅覚の低下がこれらの神経の病気の早期診断に役立つ可能性があることを指摘されるようになり注目されています。
嗅覚障害の症状
ニオイが分からない、ニオイを感じにくくなった、いつもと違うニオイに感じる(異臭症)、何かニオイはするが何のニオイであるかはわからない(特にアルツハイマー病の初期に多い)など多彩な症状が起こります。また嗅覚障害によって食べ物などのニオイがわからなくなることで、いわゆる「風味」が障害されて、味が分からない・味を感じにくくなった・いつもと違う味に感じるなどの味覚障害症状が起きることもしばしば見られます。
嗅覚障害の検査・診断
●問診
発症時期・症状・経過・異臭症や味覚障害の有無・既往歴(鼻副鼻腔の病気・風邪・悪性腫瘍や甲状腺疾患の確認など)や内服歴・家族歴・職歴(有機溶剤の扱いや溶接業に携わっていないか)などの確認を行います。
●鼻腔の観察
鼻鏡や鼻内視鏡検査(電子ファイバースコープ)で粘膜の腫れや鼻茸(ポリープ)などニオイ物質の伝達を妨げるものがないかを確認することで気導性嗅覚障害の有無を確認します。また鼻汁や後鼻漏などを確認することで末梢性嗅覚障害の原因となる副鼻腔炎の可能性がないかなども確認します。
●画像検査(X線撮影/CT検査/MRI検査)
X線撮影/副鼻腔CT検査で副鼻腔炎の有無評価・鼻腔内の粘膜の腫れや鼻茸(ポリープ)などの程度などを行います。頭部や脳の病気が原因の中枢性嗅覚障害を疑った場合は、頭部のCT検査/MRI検査が必要です。
※頭部のCT検査・MRI検査が必要と診断した場合は、検査可能な医療施設にご案内致します。
●嗅覚検査
ニオイ物質に対する反応を見る検査で、末梢性嗅覚障害や中枢性嗅覚障害の場合に異常が認められます。
・静脈性嗅覚検査(アリナミンテスト)
強いニオイのあるアリナミン液(ニンニク臭)を静脈に20秒かけて注射し、患者さん自身の息からその成分のニオイを感じ取る検査です。
アリナミン液の注入開始からニンニク臭を感知するまでを潜伏時間(正常:約8秒)、 ニンニク臭を感知してから消失するまでの時間を持続時間(正常:約70秒)として測定します。嗅覚障害が起きると、潜伏時間が正常より長くなったり、持続時間が正常より短くなります。全く反応が認められない場合は嗅覚脱失(嗅覚の完全消失)と判定します。
この検査は、嗅覚障害の改善度合いや改善の見込みを評価するのに比較的有用です。
・基準嗅力検査
T&Tオルファクトメーターという嗅覚検査キットでの検査になります。5種類のニオイを直接嗅いでもらい、どの程度のニオイの強さで検知(ニオイを感じることができる)/認知(どんな感じのニオイかを表現できる)ができるかを調べます。
※基準球力検査が必要と診断した場合には、検査可能な医療施設にご案内致します。
嗅覚障害の治療
●気導性嗅覚障害
◎保存的治療
原因となっているそれぞれの鼻副鼻腔の病気(副鼻腔炎や鼻炎・鼻中隔彎曲症など)に対する治療が嗅覚障害の治療になります。一般的に抗生剤・抗ヒスタミン薬や抗ロイコトリエン受容体拮抗薬、慢性副鼻腔炎があればマクロライド少量長期投与などの内服薬や鼻噴霧用ステロイド薬・点鼻用血管収縮薬の投薬と、受診された際には鼻汁を吸引してネブライザー療法を行います。
◎手術的療法
これらで効果がない場合は鼻副鼻腔の病気に対する手術(副鼻腔炎であれば内視鏡下鼻副鼻腔手術・アレルギー性鼻炎/慢性鼻炎などであればレーザー手術や粘膜下下鼻甲介骨切除術・鼻中隔彎曲症であれば鼻中隔矯正手術)〔詳しくは各病気の治療の項を参照〕が必要になることがあります。
●末梢性嗅覚障害/中枢性嗅覚障害(外傷性などの一部に対して)
◎保存的療法
- ●点鼻療法
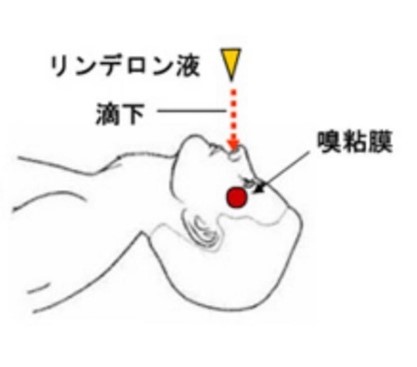
- 障害を受けた嗅粘膜/嗅神経の炎症を抑えたり細胞機能を修復する目的で、ステロイド剤のひとつであるリンデロン液の点鼻を約3~6カ月(場合によって数年)継続して行います。
- ①点鼻の準備・・・
- 可能であれば点鼻前に鼻かみや鼻洗浄を行い、鼻内をきれいにしてから点鼻を行いましょう。
- ②点鼻を行う際の体勢・・・
- 確実にリンデロン液を嗅粘膜・嗅神経に到達させるために、正しい懸垂頭位
(下図のように横になり、肩甲骨周辺に枕やタオルを入れ、鼻の穴が天井を向くように頭を後ろに反らした状態)の体勢になり、左右の鼻に点鼻液を3滴ずつ滴下して、5分間そのままの体勢を保ちます。(1日2回 朝と夜)
※起きた時などに喉に回ってきた薬は吐き出しましょう。
- ●薬物療法
- 障害を受けた嗅粘膜・嗅神経を修復再生する目的で、漢方薬(当帰芍薬散)・血流や代謝を改善させる薬・神経に栄養を与える薬(ビタミンB12)などを投与します。特に長期の漢方薬(当帰芍薬散)投与が有効とされています。慢性副鼻腔炎による末梢性嗅覚障害が原因であればマクロライド少量長期投与を行います。
- ●嗅覚刺激療法(リハビリテーション)
- 近年、嗅覚刺激が嗅神経障害後(特に発生してから1年以内)の神経再生とその維持に重要であると言われるようになりました。 【バラ・レモン・ユーカリ・クローブの香りのアロマオイル(嗅いだことのない香りであれば、嗅いだことのあるシナモンなどの香辛料やシップなど強いニオイをもつ物でも代用可)を用意し、3ヶ月以上・1日2回・各匂いを10秒ずつ 嗅いでもらう】というリハビリを根気よく続けてもらいます。
◎手術的療法
慢性副鼻腔炎による末梢性嗅覚障害が原因でマクロライド少量長期投与が不効の場合は、 全身麻酔下の内視鏡下鼻副鼻腔手術〔鼻の病気:慢性副鼻腔炎の項を参照〕を行う必要があります。
※内視鏡下鼻副鼻腔手術が必要と診断した場合には、手術可能な医療施設にご案内致します。
