のどの病気
のどの構造
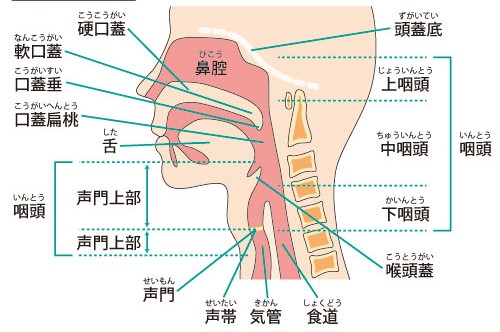
のどは咽頭、喉頭から構成されています。
咽頭:口を開けると見えるつきあたりの部分を中咽頭(扁桃腺は中咽頭にあります)、これより上方の鼻の奥部分までを上咽頭、中咽頭から舌の付け根辺りまでを下咽頭と言います。
喉頭:いわゆる「のどぼとけ』と言われる器官で、気管と咽頭を分けています。喉頭には食べ物を飲み込む際に、気管に入らないようにふたをして食道に導く役割をしている喉頭蓋や発声の役割をしている声帯があります。
のどの役割
1.呼吸機能
息を吸うと空気は鼻(鼻腔)と口(口腔)からのど(中咽頭から、さらに喉頭)を通って気管から肺へとつながるため、のどは呼吸の通り道(気道)の役目をしています。
2.嚥下機能
ものを食べると食べ物は口(口腔)からのど(中咽頭、さらに下咽頭)に送られ、食道から胃に入って消化されます。その際、のどの色々な部分がバランスよく働くことでむせこみなくものを飲み込む(嚥下)運動がコントロールされているため、のどは食物の通り道(消化管)の役目をしていることになります。
3.発声機能
肺から息をはき出すと喉頭にある声帯が振動することで声が作られるため、のどは発声する役目をしています。
のどは呼吸の通り道(気道)を保ちながら食べ物が気管に入ってむせないようにものを飲み込み、さらに声を出すといった働きがバランスよく機能している器官です。
こんな症状があったらご相談ください。
- 喉・舌が痛い
- 喉がイガイガする
- 喉に違和感を感じる
- 空咳や痰がらみの咳がでる
- 喉に落ちてくるものを感じる
- 喉のつまり感がある
- 食べ物が飲み込みにくい
- 喉が苦しい
- 声が枯れる
- 喉が乾燥する
- 喉に食べ物が刺さった
- 口や喉にできものがある
- 首にしこりがある
- 耳や顎の下が腫れる など
急性咽頭炎
急性咽頭炎は、咽頭の粘膜やリンパ組織に生じる急性の炎症の病気です。一般的に喉風邪と呼ばれます。
急性咽頭炎の原因
ほとんどの原因が風邪を引き起こすウイルス(アデノウイルス・インフルエンザウイルス・コクサッキーウイルス・コロナウイルスなど)によるものが多いです。最初はウイルス感染だけでも引き続き細菌感染が生じることもしばしばありますし、始めから細菌感染が起こることもあります。
大半は疲労や睡眠不足・気温の変化などで免疫力が低下している際に細菌やウイルスに感染します。また刺激性ガスや粉塵の吸入・PM2.5/黄砂の影響・アレルギー・喫煙・大声を出し続けるなどによって起こることもあります。
急性咽頭炎の症状
初期はのどのつきあたり(咽頭後壁)が赤く、のどの違和感(異物感/乾燥感/ヒリヒリ感など)を感じる程度です。悪化すると、咽頭粘膜の腫れやリンパ濾胞(顆粒状の発疹)を認めるようになり、喉の痛み及び食べ物や唾液を飲み込むときの痛み(嚥下痛)を伴うようになります。
さらに悪化すると、口蓋扁桃の内側にあたる咽頭側索という粘膜が腫れて白い膿がつくようになります。症状によっては耳の痛み(喉の痛みの放散痛)、咳/痰症状、発熱などを認めます。
急性咽頭炎の検査・診断
●咽頭の観察
咽頭の視診(目視)で大半は診断可能ですが、症状によっては咽頭内視鏡検査(電子ファイバースコープ)を行うことがあります。
●血液検査
細菌かウイルスどちらの原因による急性咽頭炎かを調べるため、また炎症の程度を評価《白血球数(WBC)とその分画・C反応性たんぱく(CRP)などを測定》するため血液検査を行うことがあります。最近では、新型コロナウイルス感染症(COVID-19)の可能性があるかを調べるために行うこともあります。
●COVID-19PCR検査
新型コロナウイルス感染症(COVID-19)流行下において、急性咽頭炎を認めた場合は新型コロナウイルス感染症(COVID-19)を疑う必要があるため、血液検査の結果によってはPCR検査を行うことがあります。
急性咽頭炎の治療
◎保存的療法
急性咽頭炎のほとんどの原因はウイルス(インフルエンザウイルスを除く)であり多くは2週間以内に自然に治ります。免疫力を高めるため十分な栄養補給・睡眠・休養が重要ですが、基本的には症状緩和をさせる対処療法が中心となり受診された際にはネブライザー療法を行います。
さらに粘膜改善薬/去痰薬・抗炎症薬・空咳症状があれば咳止め薬などの内服薬やトローチ・うがい液などの外用薬を症状に応じて処方します。また細菌感染と診断した(または疑った)場合は抗生物質を処方します。
急性喉頭炎
急性喉頭炎は、喉頭の粘膜に生じる急性の炎症の病気です。一般的に喉風邪と呼ばれます。
急性喉頭炎の原因
ほとんどの原因が風邪を引き起こすウイルス(アデノウイルス・インフルエンザウイルス・コクサッキーウイルス・コロナウイルスなど)によるものが多いです。最初はウイルス感染だけでも引き続き細菌感染が生じることもしばしばありますし、始めから細菌感染が起こることもあります。
大半は疲労や睡眠不足・気温の変化などで免疫力が低下している際に細菌やウイルスに感染します。また刺激性ガスや粉塵の吸入・PM2.5/黄砂の影響・アレルギー・喫煙・大声を出し続けるなどによって起こることもあります。 喉頭の中でも声を出す声帯に炎症が起きた状態を急性声帯炎と言います。
急性喉頭炎の症状
初期はのど奥の違和感(異物感/乾燥感/ヒリヒリ感など)、声のだしづらさを感じる程度です。悪化すると喉頭粘膜の腫れが起こり、喉の痛み、声のかれ/かすれを認めるようになります。症状によっては、咳/痰症状,発熱などを認めます。 喉頭炎の炎症がさらに強くなると、急激な呼吸困難となる急性喉頭蓋炎や喉頭浮腫などを発症するため注意が必要です。
急性喉頭炎の検査・診断
●喉頭の観察
喉頭を視診(目視)することは難しいため、喉頭内視鏡検査(電子ファイバースコープ)で観察を行います。
●血液検査
細菌かウイルスどちらの原因による急性咽頭炎かを調べるため、また炎症の程度を評価《白血球数(WBC)とその分画・C反応性たんぱく(CRP)などを測定》するため血液検査を行うことがあります。最近では、新型コロナウイルス感染症(COVID-19)の可能性があるかを調べるために行うこともあります。
●COVID-19PCR検査
新型コロナウイルス感染症(COVID-19)流行下において、急性喉頭炎を認めた場合は新型コロナウイルス感染症(COVID-19)を疑う必要があるため、血液検査の結果によってはPCR検査を行うことがあります。
急性喉頭炎の治療
◎保存的療法
ウイルス感染と診断した場合(インフルエンザウイルスを除く)、多くは2週間以内に自然に治ります。免疫力を高めるため十分な栄養補給・睡眠・休養が重要ですが、基本的には症状緩和をさせる対処療法(痛みや発熱に対して解熱鎮痛薬の内服など)が中心となり、受診された際にはネブライザー療法を行います。
さらに粘膜改善薬/去痰薬・抗炎症薬・空咳症状があれば咳止め薬・声帯炎があれば経口ステロイドなどの内服薬やトローチ・うがい液・声帯炎があれば吸入ステロイド剤などの外用薬を症状に応じて処方します。また細菌感染と診断した(または疑った)場合は抗生物質を処方します。
注意点:声を極力使わないようにしましょう。万一、呼吸困難症状を認めるようになったら急性喉頭蓋炎や喉頭浮腫の可能性もあるので、医療機関を直ちに受診しましょう。
急性喉頭蓋炎/喉頭浮腫
喉頭蓋(食べ物を飲み込む際に気管に入らないようにふたをして食道に導く役割をしている器官)をはじめとする喉頭組織に炎症をきたし、重篤化すると気管の入り口が塞がれて窒息死する可能性のある危険な病気です。
急性喉頭蓋炎/喉頭浮腫の原因
インフルエンザ菌をはじめとする細菌感染が原因として多いとされていますが、薬剤などによるアナフィラキシーや気道熱傷(火災など)でも発症します。また、新型コロナウイルス感染症(COVID-19)流行下において、急性喉頭蓋炎・喉頭浮腫は新型コロナウイルス感染症(COVID-19)でも多く見られることがあると言われています。
急性喉頭蓋炎/喉頭浮腫の症状
初期では咽頭炎/喉頭炎と同様の喉の痛、発熱があったり嚥下痛(ものを飲み込む時の痛み)、嚥下困難(ものの飲み込みづらさ)を訴えることが多いのですが、炎症によって喉頭組織の腫れが強く進行すると含み声(口の中に音がこもっているように聞こえる声)や声がれを認めるようになります。また唾がのみこみづらくなるためによだれが出るようになります。
さらに重篤化すると、喉頭蓋などの喉頭組織の腫れが気管の入り口を塞ぐ傾向が出て息苦しさ・呼吸困難などの気道症状や、喉頭周囲の頸部組織に膿が溜まることで頸部腫脹・頸部圧痛・飲食困難などの症状を伴います。
急性喉頭蓋炎/喉頭浮腫の診断・検査
●喉頭の観察
喉頭を視診(目視)することは難しいため、喉頭内視鏡検査(電子ファイバースコープ)で観察を行います。
●血液検査
細菌かウイルスどちらの原因による急性咽頭炎かを調べるため、また炎症の程度を評価《白血球数(WBC)とその分画・C反応性たんぱく(CRP)などを測定》するため血液検査を行うことがあります。最近では、新型コロナウイルス感染症(COVID-19)の可能性があるかを調べるために行うこともあります。
●COVID-19PCR検査
新型コロナウイルス感染症(COVID-19)流行下において、急性喉頭蓋炎/喉頭浮腫のような重症の急性喉頭炎を認めた場合は新型コロナウイルス感染症(COVID-19)を疑う必要があるため、PCR検査を行うことがあります。
●画像検査(頸部造影CT)
喉頭組織の炎症に加えて頸部の腫脹や圧痛を認める場合は、急性喉頭蓋炎/喉頭浮腫の重篤化による膿瘍形成が考えられるため、膿瘍形成の有無や程度評価として頸部造影CTを行うことがあります。
※頸部造影CTが必要と診断した場合は、検査可能な医療施設にご案内致します。
急性喉頭蓋炎/喉頭浮腫の治療
◎保存的療法
急性喉頭蓋炎・喉頭浮腫の治療は、粘膜の腫れと炎症を抑える作用があるステロイド剤や抗生物質の点滴が基本となります。(軽度の状態であれば、経口ステロイドや抗生物質の内服及び受診時のネブライザー療法で経過観察を行いますし、ウイルス感染を疑った場合抗生物質は使用しません)。
ただ急性喉頭蓋炎/喉頭浮腫は進行すると気管の入り口を塞いで窒息死する可能性があるため、経過観察という意味でも基本的には入院加療が必要となるケースがほとんどです。
◎手術的療法
万一喉頭蓋などの喉頭組織が顕著に腫脹していて喉頭内視鏡検査(電子ファイバースコープ)でも気管の入り口が確認出来ないような場合は、緊急気管切開術などといった外科的気道確保(一般的には全身麻酔下)が必要です。また頸部造影CTで頸部に膿瘍形成を認める場合は、全身麻酔下の頸部膿瘍切開排膿術が必要になります。
※緊急気管切開術や頸部膿瘍切開排膿術が必要と診断した場合は、手術可能な医療施設にご案内致します。
注意点:万一呼吸困難症状や頸部腫脹を認めるようになったら急性喉頭蓋炎/喉頭浮腫・頸部膿瘍などの可能性があるので、医療機関を直ちに受診しましょう。
急性扁桃炎
扁桃腺とは
扁桃腺とは俗称で、口蓋垂(いわゆる喉ちんこ)の左右に一個ずつある『口蓋扁桃』という組織のことを言います。人によっては、全く見えないこともあります。口蓋扁桃はリンパ組織であり、ウイルスや細菌・真菌(かび)などの微生物から体を守る免疫の役割を果たしています。
急性扁桃炎とは、この口蓋扁桃に急性の炎症が起きて様々な症状を呈する病気です。
急性扁桃炎の原因
健康な人にも扁桃には様々な細菌がもともと潜んでいる(こうした細菌を常在菌と言います)のですが、風邪を引き起こすウイルス(アデノウイルス・コクサッキーウイルス・コロナウイルスなど)の感染や睡眠不足・疲労などによる免疫力の低下により、口蓋扁桃自体がウイルスや細菌に感染してしまうことにより発症します。
急性扁桃炎の原因になるウイルス
ライノウイルス・コロナウイルス・アデノウイルス・単純ヘルペスウイルス・EBウイルスなどがあります。特にEBウイルスはしばしば肝機能障害を起こすことで知られています。
急性扁桃炎の原因になる細菌
インフルエンザ菌・肺炎球菌・溶連菌などがあります。特に溶連菌感染による扁桃炎は38度以上の高熱、首のリンパ節の腫れなどを認めやすく、溶連菌感染が治ってから腎炎を発症することがあるので注意が必要な細菌になります。(溶連菌に関しては下記の〔溶連菌感染症〕をご参照ください。)
急性扁桃炎の症状
発熱(38℃以上の高熱であることが比較的多)、のどの痛み、寒気、頭痛、全身倦怠感、首のリンパ節の腫れ/圧痛などがあります。炎症が強くなると飲食ができないほどの痛み(嚥下痛)がでてくることがあります。さらに重篤化すると炎症が周囲に波及し扁桃周囲炎や扁桃周囲膿瘍といった状態になり、手術や入院が必要となることもあります
急性扁桃炎の診断・検査
●口蓋扁桃の観察

口蓋扁桃の視診(目視)で口蓋扁桃の発赤(赤み)や腫れ具合などを確認します。その後、扁桃腺表面に付着する白苔(白い膿)の状態からウイルスか細菌どちらが原因かをある程度推測します。
- ウイルス性の扁桃炎:白苔の付着が目立たない傾向があります。ただし、EBウイルスによる扁桃炎では口蓋扁桃を白苔が覆うかのように付着します。
- 細菌性の扁桃炎:白苔が扁桃腺に付着していることが多い傾向にあります。
●症状の把握
発熱、のどの痛みの程度や首のリンパ節の腫れの有無などを確認します。炎症が強いと喉頭蓋炎・喉頭浮腫を併発することもあるため喉頭内視鏡検査(電子ファイバースコープ)を行うことがあります。
●溶連菌迅速検査
38℃以上の発熱、強いのどの痛み、首のリンパ節の腫れ、口蓋扁桃への白苔付着などを認めている場合は口蓋扁桃が溶連菌に感染している可能性があるため、A群溶連菌迅速キットを用いて検査を行います(詳しくは下記の〔溶連菌感染症〕をご参照ください。)。
●血液検査
細菌かウイルスどちらの原因による急性咽頭炎かを調べるため、また炎症の程度を評価《白血球数(WBC)とその分画・C反応性たんぱく(CRP)などを測定》するため血液検査を行うことがあります。
また急性扁桃炎が肝臓や腎臓に影響することがあるため、血液検査で肝機能(AST,ALT,γGTP)・腎機能(BUN.Cre)を合わせて確認します。単純ヘルペスやEBウイルスによる急性扁桃炎を疑った場合はそれぞれのウイルス抗体価を測定します。
急性扁桃炎の治療
◎保存的療法
ウイルス性と診断した場合、単純ヘルペスによる急性扁桃炎以外に抗ウイルス剤は存在しないため、免疫力を高めるための十分な栄養補給・睡眠・休養が重要となります。基本的には症状緩和をさせる対処療法が中心となり受診された際にはネブライザー療法を行います。さらに粘膜改善薬/去痰薬・抗炎症薬・痛みや発熱に対して解熱鎮痛剤などの内服薬やトローチ・うがい液などの外用薬を症状に応じて処方します。
細菌性の場合は抗生物質を追加処方します(溶連菌が原因の場合は抗生物質の内服に特徴があります。詳しくは〔溶連菌感染症〕をご参照ください。)。炎症の程度がひどい場合は、抗生[溶連菌とは に飛ぶように]物質やステロイド剤の点滴加療を行います。
ウイルス性でも細菌性でも、喉の痛みなどの症状が強く十分に飲食ができない場合、安静・点滴加療(栄養や水分を点滴で補給+抗生物質やステロイド剤など)のため入院が必要になることもあります。
※入院加療が必要と診断した場合は、入院可能な医療施設をご案内致します。
◎手術的加療
急性扁桃炎のために手術加療を行うことはありませんが、年に3~4回以上急性扁桃炎を繰り返す習慣性扁桃炎になった場合は、全身麻酔下の口蓋扁桃摘出術(両側の口蓋扁桃を摘出する手術)が推奨されます。
扁桃周囲炎・扁桃周囲膿瘍
急性扁桃炎の炎症が扁桃の被膜(口蓋扁桃を覆っている膜)を超えて扁桃周囲組織に拡がった状態を扁桃周囲炎、扁桃周囲炎がもっと進展して扁桃の被膜の外に膿瘍(組織の中に膿が溜まった状態)を形成した状態を扁桃周囲膿瘍と言います。
さらに炎症が進行すると咽頭喉頭周囲の頚部組織に膿が溜まってしまったり(頸部膿瘍など)、胸部にまで膿が溜まってしまったり(縦郭膿瘍など)と生命の危険にかかわるような重篤な状態に陥ることもあります。
扁桃周囲炎・扁桃周囲膿瘍の症状
口蓋扁桃左右どちらかだけに起こることが多く、左右差のあるのどの激しい痛み、高熱(38~40℃)、激しい嚥下痛(ものを飲み込むときの痛み)、飲食ができない、首のリンパ節の腫れなど急性扁桃炎様の強い症状が現れます。
他にも扁桃周囲の筋肉に炎症が及ぶことによる開口障害(口の開きにくさ)、耳の痛み、咽頭粘膜の腫脹による含み声(口の中に音がこもっているように聞こえる声)、口臭、唾が飲み込みづらくなることによるよだれ、咽頭粘膜の腫脹が喉頭粘膜にまで広がると呼吸困難などの気道症状を生じることがあります。さらに炎症が進行して重篤化すると、頸部膿瘍や縦郭膿瘍を形成してしまいます。
扁桃周囲炎・扁桃周囲膿瘍の検査・診断
●のどの観察
口蓋扁桃の視診(目視)で、扁桃周囲の発赤(赤み)や扁桃腺/扁桃周囲の腫れ具合などを確認します。また炎症が喉頭まで腫れがひろがっていないか(急性喉頭蓋炎・喉頭浮腫などになっていないか)を確認するため、喉頭内視鏡検査(電子ファイバースコープ)を行います。
●症状の把握
発熱、のどの痛みの程度や首のリンパ節の腫れ、頸部周囲の腫れ/圧痛の有無などを確認します。
●扁桃周囲試験穿刺
腫れている部位に針を刺して膿が引けるかどうかを確認します。
●血液検査
炎症の程度を評価《白血球数(WBC)とその分画・C反応性たんぱく(CRP)などを測定》するため血液検査を行います。
●画像検査(頸部造影CT)
腫れている部位に針をさしているのに膿が引けない場合、膿瘍形成の有無や程度評価として頸部造影CTを行う必要があります。
※頸部造影CTが必要と診断した場合は、検査可能な医療施設にご案内致します。
扁桃周囲炎・扁桃周囲膿瘍の治療
◎保存的療法
急性扁桃炎の悪化が原因であるため抗生物質・ステロイド剤の内服または点滴での投与が基本となります。 喉の痛みなどの症状が強く十分に飲食ができない場合、安静・点滴加療(栄養や水分を点滴で補給+抗生物質やステロイド剤など)のため入院が必要です。
◎手術的療法
扁桃周囲試験穿刺で膿を認めた場合、膿を排出させるために局所麻酔下の扁桃周囲膿瘍切開排膿術(メスで膿の貯留で腫脹した扁桃周囲を切開して排膿を行う手術)が必要になります。また扁桃周囲膿瘍を一度でも発症すると再発することがあるため、感染が落ち着いた後に全身麻酔下の口蓋扁桃摘出術(両側の口蓋扁桃を摘出する手術)を検討します。
重篤化によって頸部膿瘍や縦郭膿瘍に進展した場合は全身麻酔下で溜まった膿を排出させるための緊急手術が必要になります。
※入院加療や緊急手術が必要と診断した場合は、対応可能な医療施設にご案内致します。
溶連菌感染症
A群β溶血性連鎖球菌という細菌によって起こる感染症です。
溶連菌は、高熱(38℃以上)、咽頭痛などの症状を認める急性扁桃炎(炎症の状態によっては扁桃周囲炎・扁桃周囲膿瘍)を起こす細菌として知られていますが、急性咽頭炎・リンパ節炎・中耳炎なども引き起こします。
2~10歳の子供に感染しやすい病気ですが、大人でも感染することはあります。
主に飛沫感染(咳やくしゃみなど)でうつり、潜伏期間は2~5日で、20~60%は家庭内感染します。
一度感染して治っても繰り返しかかることがあります。溶連菌は再発すると、急性腎炎・リウマチ熱・血管性紫斑病・気管支炎などの合併症を引き起こすことで重篤な病気につながる可能性がある注意が必要な細菌なのです。
溶連菌感染症の症状
2~5日間の潜伏期間を経て、38~39℃の高熱、咽頭痛が起こり、翌日以降に口蓋扁桃の腫れ(白苔の付着)、全身倦怠感、首のリンパ節の腫れ/圧痛が主な症状です。 咳や鼻汁・鼻閉などの症状を伴うことはほぼないのが特徴です。
合併症
溶連菌感染症にかかった人の1~2%の頻度ではありますが、上記の症状が改善してから2~4週間後に急性腎炎(急性糸球体腎炎)・リウマチ熱・アレルギー性血管性紫斑病などを発症することがあります。顔のむくみ、血尿、動悸、息切れ、関節痛などには注意してください。
溶連菌感染症の検査・診断
●溶連菌迅速検査
A群溶連菌迅速検査キットを使用します。 溶連菌の診断のため、また抗生剤を内服した約10日後に溶連菌の消失を確認するために行います。
●血液検査
溶連菌に感染すると、体の中にある特定のたんぱく質(ASO/ASK)が上昇します。ただ、 これらが上昇するのは通常感染から1~2週間後であり、急性期の診断にはあまり有用ではないため必要時に行います。
●尿検査
合併症(特に急性糸球体腎炎)が起きていないかを確認するため、溶連菌感染症と診断してから約1か月後に行います。
溶連菌感染症の治療
ペニシリン系の抗生物質(サワシリン®・パセトシン®など)を10日間内服して頂きます。ペニシリン系の抗生物質にアレルギーがある方は、セフェム系の抗生物質(フロモックス® メイアクト®など)/ニューキノロン系の抗生物質(ジェニナック®、グレースビット®、ラスビック®)/クリンダマイシン系の抗生物質(ダラシン®など)いずれかを7日間内服します。
- 注意
- 抗生物質内服24時間以内に感染力は消失・服用2~3日で症状は治まりますが、症状が治 まったからといって途中で抗生物質内服をやめてしまうと、溶連菌がまた増殖して症状をぶり返したり、再発すると合併症を引き起こす可能性が高くなるため、処方された薬は全て飲み切ることがとても大切です。
予防として
感染力が強く、特に家庭内感染が多いため、家族が溶連菌感染と診断されたら
- 家のなかでもマスクを着用しましょう。
- せっけんでの手洗い・うがいをしましょう。
慢性咽喉頭炎(慢性咽頭喉頭炎)
長期間のど(咽頭や喉頭)の粘膜やリンパ組織に生じる慢性の炎症の病気です。慢性の期間としては一般的に3ヶ月以上のことを言います。 慢性咽喉頭炎の一種に慢性上咽頭炎がありますが、慢性上咽頭炎に関しては〔Bスポット療法(上咽頭炎に対する療法)〕をご参照下さい。
慢性咽喉頭炎(慢性咽頭喉頭炎)の原因
のど(特に喉頭)は気管と食道の間にあるため様々な刺激(ストレス)にさらされやすく、咽喉喉頭に慢性炎症をきたす原因は複数の病態が関与していることが少なくありません。
●急性咽喉頭炎の繰り返し
●鼻づまりや後鼻漏を起こす病気(アレルギー性鼻炎、副鼻腔炎など)
鼻づまりによって口呼吸となり、のどが乾燥しやすくなります。また、鼻水/鼻汁が喉に落ちてくることを後鼻漏といいますが、後鼻漏に含まれる成分が咽頭喉頭を傷めることで慢性的な炎症を引き起こすと考えられています。
●加齢変化によるのどの乾燥
加齢とともに口やのど周りの筋力が低下すると、いびきが増え夜間の口呼吸によりのどが 乾燥しやすくなります。
●咽喉頭逆流症/逆流性食道炎
逆流性食道炎に似たような病態で、胃酸や胃の内容物がのどに逆流することで炎症が起きます。
●喉頭アレルギー(のどのアレルギー)
アレルギー反応が喉の粘膜に起きることで炎症が起きます。
●声の酷使
大声を出し続ける状況や、常に声を出すことでのどが乾燥にさらされているような状況は、のどが慢性的な炎症をもつことにつながりやすい傾向にあります。特に教師やアナウンサーなど職業的な要素が関与します。
●大気汚染
化学薬品を使用している、空気中にホコリが多い、空気が乾燥しているなどの環境で仕事をしていることによって慢性的な炎症がのどに起きるようになります。また近年ではPM2.5や黄砂が影響することもあります。
●喫煙 ●飲酒
たばこの吸い過ぎやお酒の飲みすぎはのどの慢性炎症につながります。またこれらは発ガンのリスクを高めるものでもあります。
慢性咽喉頭炎(慢性咽頭喉頭炎)の症状
のどの違和感(異物感/ヒリヒリ感/乾燥感/つまり感など)が認めやすい症状ですが、他にものどの軽い痛み、飲み込むときののどの軽い痛み、声のかれ/かすれ、咳や痰症状など急性咽頭炎/急性喉頭炎と似たような決して強くはない症状が長時間続きます。
慢性咽喉頭炎(慢性咽頭喉頭炎)の検査・診断
●問診
詳細な症状や嗜好品(たばこや飲酒のこと)の有無・職種や職場の環境状況などを確認します。また夜中心の鼻閉の有無(➡アレルギー性鼻炎などの有無確認)・朝の口の乾燥感の有無(➡口呼吸になっていないかの確認)・食後のゲップや胃もたれ感の有無(➡咽喉頭逆流症/逆流性食道炎の有無)なども確認します。
●のどの観察
咽頭の視診(目視)または鼻咽腔・喉頭内視鏡検査(電子ファイバースコープ)で、咽頭喉頭粘膜の発赤(赤み)・腫脹の程度や白苔(白い膿)の付着具合などを確認します。また、のどの慢性炎症の終末像(最終段階)としてできる喉頭肉芽腫(声帯の後ろ側にできものが発生する病気)やポリープ様声帯(声帯全長が浮腫をきたして腫脹する病気)などを確認します。 慢性咽喉頭炎以外の病気(ガンなど)を確実に診断することも大切です。
●治療的診断(特定の疾患を想定して治療を行い、その効果をみながら診断を行うこと)
- 咽喉頭逆流症/逆流性食道炎を疑った場合は、胃酸分泌を抑える薬を投与して症状の改善がみられるかどうか確認をします。
- 喉頭アレルギーを疑った場合は、抗ヒスタミン薬を投与して症状の改善がみられるかどうか確認をします。
慢性咽喉頭炎(慢性咽頭喉頭炎)の治療
◎保存的療法
のどの炎症を抑えるため、粘膜改善薬/去痰薬・抗炎症薬・痰症状に対して痰溶解剤/粘液分泌促進薬・咳症状に対して咳止め薬・喉の乾燥感に対して喉に潤いを与える漢方薬などの内服薬やトローチ・うがいなどの外用薬を処方します。受診された際にはネブライザー療法を行います。
また、副鼻腔炎やアレルギー性鼻炎が原因であれば薬物療法(詳細は副鼻腔炎/アレルギー性鼻炎の項を参照)・咽喉頭逆流症/逆流性食道炎が原因であれば胃酸を抑える薬の投与・喉頭アレルギーが原因であれば抗ヒスタミン剤の投与など原因となる病気があればその病気に対する治療を行います。また生活を注意(下記参照)することものどの慢性炎症を抑えるために欠かせません。
のどの慢性炎症を抑えることに必要な生活上の注意
- 急性咽喉頭炎を繰り返さないよう、十分な栄養補給・睡眠・休養を心がける。
- ほこりやPM2.5などの刺激物質を吸い込まないように、またのどが乾燥しないように、マスク装着を常にする。
- 室内の乾燥を避けて、適切な湿度(40~60%)を保つ。
- 水分を毎日約1.5ℓ以上は飲むようにする。
- 口呼吸になりやすいようなら、寝る前にマウステープを貼る。
- 喫煙や飲酒が習慣化しているようなら、禁煙および禁酒(または節酒)を心がけていく。
- 咽喉頭逆流症/逆流性食道炎があるようなら、脂っこい食べ物や辛い食べ物は控える・食後2時間は横にならない・炭酸系飲料やコーヒーなどのカフェイン系飲料は控える
◎手術的療法
のどの慢性炎症の終末像としてできる喉頭肉芽腫やポリープ様声帯を認めており、保存療法を行っても改善が見られない場合は、全身麻酔下の喉頭微細手術〘ラリンゴマイクロサージェリー〙(口から喉頭直達鏡を挿入し、顕微鏡下に病変を切除/摘出などの治療を行う手術)を行います。
また薬物療法でコントロール不良な副鼻腔炎・アレルギー性鼻炎があれば手術療法〔詳しくは鼻の病気:副鼻腔炎・アレルギー性鼻炎を参照〕を行うこともあります。
※手術的療法が必要と診断した場合は、手術可能な医療施設にご案内致します。
慢性扁桃炎
慢性扁桃炎には、慢性単純性扁桃炎・習慣性扁桃炎・扁桃病巣感染症の3つが含まれています。
●慢性単純性扁桃炎
定義:口蓋扁桃の炎症が慢性化してしまっている状態をさします。
年齢:成人に発症し小児はほとんどみられません。
原因:急性扁桃炎から移行する場合と喫煙・飲酒・ほこりや大気汚染などによる化学物質(PM2.5や黄砂など)の吸入など慢性咽喉頭炎様の口蓋扁桃に対する炎症性物質の持続的刺激が原因となります。
症状:急性扁桃炎の様な高熱、咽頭痛、嚥下痛などはなく、持続的なのどの違和感(異物感/ヒリヒリ感/乾燥感/つまり感など)、のどの軽い痛み、飲み込むときののどの軽い痛みなど慢性咽喉頭炎様の症状を認めます。また、微熱や全身のだるさな
どを訴えることもあります。
口蓋扁桃は一般的に成人になるにつれて小さくなっていく器官なのですが、慢性的な炎症が繰り返されると扁桃は肥大し、成人になっても大きいままでしばしば睡眠時無呼吸症候群の原因にもなります。■習慣性扁桃炎
定義:年に3~4回以上・2年間に5~6回以上の急性扁桃炎を繰り返す状態をさします。 急性扁桃炎の状態になっている時期を急性増悪期、急性炎症のない時期を慢性期(休止期)と言います。
年齢:小児に多く3~4歳から発症し、5~6歳でピークになります。大部分は10歳代で自然に良くなりますが成人になっても症状が繰り返されている場合もあります。また、成人になってから起こる場合もあります。
原因:慢性単純性扁桃炎が基礎となり、ウイルスや細菌の病原性が免疫力を上回った時に炎症の急性増悪が生じ、それを繰り返していることが原因となります。
症状:急性増悪期には、急性扁桃炎と同様の発熱(38℃以上の高熱であることが多)、のどの痛み、全身倦怠感、首のリンパ節の腫れ、飲食ができないほどの痛みなどを認めます。慢性期(休止期)では慢性単純性扁桃炎の様な症状を認めるもしくは無症状のことが多いです。
扁桃病巣感染症
定義:口蓋扁桃自体はほとんど無症状か、あっても軽い痛み/違和感がある程度に過ぎないのに、それが原因となって口蓋扁桃から離れた諸臓器(腎臓・皮膚・関節など)に反応性の障害が引き起こされる病気のことです。
年齢:30~50歳代に多くみられ、女性にやや多い傾向にあります。
原因:慢性的な口蓋扁桃の炎症により、免疫が過剰に働くようになることが原因です。 また急性扁桃炎の原因になりやすい溶連菌は、扁桃病巣感染症を引き起こしやすい事で知られています。(詳しくは、〔溶連菌感染症〕を参照ください。)
症状:IgA腎症(腎臓の中にある糸球体というろ過装置にIgAという抗体がへばりつき、炎症などの悪さをする病気)・掌蹠膿疱症(手のひらや足のうらに水ぶくれや膿が繰り返してできる病気)・胸肋鎖骨過形成症(胸骨、肋骨、鎖骨に原因不明の異常骨化が起きる病気)
が3大疾患で、腎機能障害や皮膚症状、関節症状を引き起こします。他にもアレルギー性紫斑病などの皮膚疾患、一部の慢性関節リウマチなどの骨関節疾患などがあります。
慢性扁桃炎の検査・診断
●血液検査
炎症の程度や脱水の有無などを調べます。またASO/ASKといった溶連菌が産生する毒素に対する抗体を測定することで、口蓋扁桃から溶連菌が検出されないような安定期でも溶連菌に感染しているかがわかります。
●培養検査
病原体を特定するために行われることがあります。万一病原性のある細菌が特定された場合は、適した抗生物質を処方します。
●尿検査
腎機能障害などの合併症が起きていないかを調べます。
●扁桃誘発テスト
口蓋扁桃にマッサージや超音波を与えて、血液検査による炎症反応と体温変化をもとに合併症が悪化するかを調べる検査です。ただ、この検査は限られた医療機関でしか行われていません。
慢性扁桃炎の治療
◎保存的療法
慢性単純性扁桃炎や習慣性扁桃炎の慢性期(休止期)の場合は、うがいや来院した際のネブライザー療法などが中心になります。また喉の慢性炎症を抑えるため生活を注意する必要があります(詳しくは〔のどの病気:慢性咽喉頭炎の項の治療―のどの慢性炎症を抑えることに必要な生活上の注意〕をご参照ください。)。
習慣性扁桃炎の急性増悪期の場合は、急性扁桃炎に準じた抗生物質の投与中心の治療を行います(詳しくは〔のどの病気:急性扁桃炎の項の治療〕をご参照ください。)。
◎手術療法
慢性扁桃炎のために口蓋扁桃が高度に肥大して食べ物の飲み込みがうまくできなかったり睡眠時無呼吸症候群を生じている場合・4歳以上で習慣性扁桃炎の状態になっている場合・扁桃病巣感染症がある場合は全身麻酔下の口蓋扁桃摘出術(両側の口蓋扁桃を摘出する手術)を行うことが必要です。
※口蓋扁桃摘出術が必要と診断した場合は、手術可能な医療施設にご案内致します。
声帯ポリープ・声帯結節
声帯とは
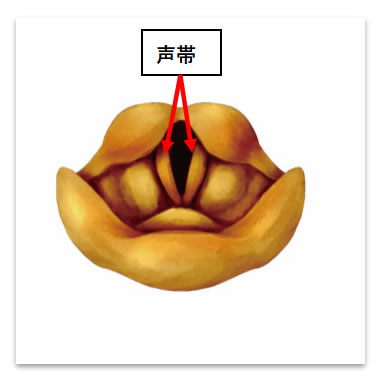
のど(喉頭)にある発声するための器官です。左右2本のヒダ状になっている声帯は、発声のときに適度な強さで閉じ、そこを通る空気(肺から吐き出した息)によって振動しながら声を出します。声帯の表面は粘膜ですが、中は筋肉や靭帯でできています。
声帯の中で発声に関与するのは、声帯膜様部と呼ばれる前2/3の部位で、この膜様部の中央あたりがもっとも大きく振動する部分で、左右の声帯が激しく衝突します。
喉頭内にある軟骨群(甲状軟骨・輪状軟骨・披裂軟骨)をつなぐを内喉頭筋が働くことによって、声帯を開閉したり、前後に伸縮したり、厚みを変えたりすることで声帯をコントロールし、肺から吐き出す息の強弱が加わることで様々な声を出しているのです。
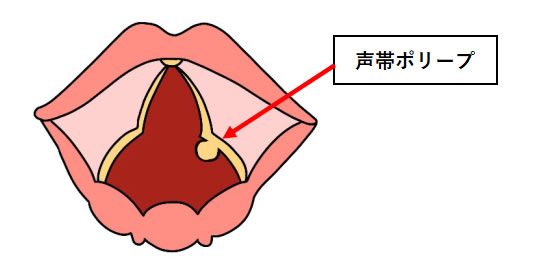
●声帯ポリープ
声帯に膨らみ(ポリープ)が出来ることで声帯がうまく閉じずに振動も邪魔されるため、発声しにくくなる病気です。左右どちらかの声帯に出来ることがほとんどです。
声帯ポリープの原因
声を使いすぎたり、風邪や喫煙・飲酒などの影響で声帯が炎症を起こしている状態で、無理な発声をしたり声を使いすぎると声帯の粘膜の血管が破れて内出血を起こし、血腫(出血によって組織内に血液貯留が形成された状態)が出来ます。血腫が出来ている状態でさらに大きな声を発声し続けたり声を使いすぎると、悪化してポリープになってしまいます。
声を使いすぎる仕事や急激な発声は声帯ポリープ発生の危険因子であり、発声の仕方(のどに負担を与えるような発声)が悪いとよりリスクが高まります。アナウンサー・歌手・教師などの声を使う仕事やスポーツの応援・カラオケ・選挙の応援演説などで大声を出す機会が多い時には注意が必要です。
声帯ポリープの症状
初期の段階では、喉の違和感が現れます。喉の奥に何か詰まったようなイガイガした感じで、うがいをしてもこの違和感は解消しません。進行すると声がかすれる嗄声(させい)が現れます。声帯ポリープの嗄声は粗く、ガラガラした声になります。ほかに空気が漏れるような声や、話している途中で声が続かなくなるなどの症状もみられます。稀ではありますが、非常に大きいポリープの場合は呼吸困難を起こす可能性があります。
声帯ポリープの検査・診断
●問診
嗄声が生じた時期に声のつかいすぎることがあったかどうか、職業や嗜好(スポーツ観戦やカラオケなどの趣味)として声に依存することが多いかどうか、あるいは喫煙・飲酒の有無などについてなどを確認します。また問診をしながら発声を聞き、嗄声の状況(粗い、ガラガラした声なのか)や程度を評価します。
●声帯の観察
喉頭内視鏡検査(電子ファイバースコープ)で声帯の様子を観察して診断を行います。
また、光源を瞬時に発行するストロボスコープを利用した喉頭ストロボビデオスコピーを行うことで、声帯の振動を観察して病態を解明する検査が必要になることもあります。
※喉頭ストロボスコピー検査が必要と診断した場合は、検査可能な施設にご案内致します。
声帯ポリープの治療
◎保存的療法
声帯の炎症を抑えて治るのを待つ療法です。 声帯ポリープが発症し始めたような初期の段階であれば、声帯を使いすぎる行動を控え(できれば沈黙)、声帯を安静にさせることで自然治癒することが多いです。
声帯の安静を行ってもポリープが消失しなければ、粘膜改善薬/去痰薬・抗炎症薬の内服薬や吸入のステロイド剤を使用して炎症を抑えます。来院した際はネブライザー療法を行います。 ただ、保存療法は効果が現れるまでに時間がかかるケースが多く、数カ月続けてもほとんど効果が現れない場合もあります。
日常生活上の注意点:原因は声のつかいすぎなので、声の使い過ぎに注意して喉に負担をかけない発声法(お腹から声を出すことを意識するなど)を習得することが大事になってきます。また《声の衛生》を管理することが必要です。
声の衛生
- 声を使う習慣について(長話を避ける、大声をださない、咳や咳払いをするときは唾を飲みこむ/水を飲む など)
- 声の出し方について(不自然な高さの声は出さない、力み声でなく軽く声を出す、力を抜いてから声を出す など)
- 喉の健康について(マフラーやマスクを使用してのどを保温する、加湿器を使用する、 水を飲む、就寝時はマスクをつける、禁煙する、酔うと声が大きくなるので飲酒量に注意する など)
- 心や身体の健康について(睡眠や休養を十分にとる、声に負担がかかる仕事をしていたら仕事内容や環境を工夫する、心理的/身体的問題を解決してストレスを減らす など)
- 食事について(刺激の強いもの(わさび・からし・コーヒーなど)は摂取し過ぎないように注意する、出来るだけ水分を摂取して喉を潤すなど)
◎手術的療法
保存療法を行っても改善が見られない場合は、全身麻酔下の喉頭微細手術〘ラリンゴマイクロサージェリー〙(口から喉頭直達鏡を挿入し、顕微鏡下に病変を切除/摘出などの治療を行う手術)を行います。
※喉頭微細手術が必要と診断した場合には、手術可能な医療施設にご案内致します。
●声帯結節
声帯に硬いマメのようなものが出来ることで、声帯がうまく閉じずに振動も邪魔されるため発声しにくくなる病気です。声帯ポリープが片側だったのに対して、声帯結節は左右両方の声帯に発生します。
声帯結節の原因
習慣的に大きな声を出す、歌う、叫ぶ、のどに負担をかける発声を行うなどの声帯に慢性的な刺激を与え続けることで、粘膜の上皮(粘膜の表面を覆う細胞のシート)が硬くなり、粘膜の下に線維化などが起きて腫れることで結節ができます。手のひらのマメ、指のペンダコと同じようなものと思ってください!特に発声しづらい状態で無理に声を出すことで声帯への大きな負担となり、声帯結節ができやすくなります。
日常的に大きな声を長時間使う方でお腹から声を出せていない方に多く見られます。ほとんどが女性で、幼稚園や小学生・保母さん・歌手(特にアマチュア)などの声を使う仕事の方は注意が必要です。
また無理な大声を出す小児(特に男の子)にも結節はみられます。小児に起こる声帯結節は小児結節と呼ばれており、応援団や運動部などで大声を出し続けることが影響すると言われていますが、声変わりの時期を過ぎると自然に治るケースも珍しくありません。
声帯結節の症状
声がかすれる嗄声(させい)が主な症状です。声帯結節の嗄声は、話すときに空気が漏れるように感じたり、声の変化で気付く場合があります。声の調子が変わりやすく日によって症状が違うことが多いのですが、長く話していると声が出にくくなるケースがかなりあります。炎症から結節ができることもあるので、そうした際には喉の痛みが出現することもあります。
声帯結節の検査・診断
●問診
嗄声が生じた時期に大きな声を長時間使うことがあったかどうか、職業や嗜好(スポーツ観戦やカラオケなどの趣味)として声に依存することが多いかどうか、小児であれば応援団や運動部などで大声を出し続けるようなことがあるかなどを確認します。また問診をしながら発声を聞き、嗄声の状況(息もれのある声や気張った感じの声であるか)や程度を評価します。
●声帯の観察
喉頭内視鏡検査(電子ファイバースコープ)で声帯の様子を観察して診断を行います。
結節がまだできていない初期の段階で、声帯が硬くなって振動しにくくなっている状態を発見することもできます。発生時に声帯膜様部のほぼ中央に泡が溜まるフォーミングという現象があると、いずれ声帯結節に移行する可能性が高くなるため、この時点で≪声の衛生≫〔のどの病気:声帯ポリープの項―声の衛生を参照〕を行うと進行を防ぐことが出来ます。
また、光源を瞬時に発行するストロボスコープを利用した喉頭ストロボビデオスコピーを行うことで、声帯の振動を観察して病態を解明する検査が必要になることもあります。
※喉頭ストロボスコピー検査が必要と診断した場合は、検査可能な施設にご案内致します。
声帯結節の治療
◎保存的療法
声帯ポリープと同様で声帯の炎症を抑えて治るのを待つ療法です。 声帯結節が発症し始めた初期の段階(フォーミングが見られる時期)であれば、声帯を使いすぎる行動を控え(できれば沈黙)、声帯を安静にすることが出来れば進行を防げます。
声帯結節を認めている状態であれば、粘膜改善薬/去痰薬・抗炎症薬の内服薬や吸入のステロイド剤を使用して炎症を抑えます。来院した際はネブライザー療法を行います。
ただ保存療法は効果が現れるまでに時間がかかるケースが多く、数カ月続けてもほとんど効果が現れない場合もあります。 小児結節の場合、声変わりの時期を過ぎると自然に治ってしまうケースも珍しくないため。 よほど日常生活に支障がない限り保存療法で経過を観察します。
- 日常生活上の注意点
- 原因は大声での発声や無理な発声にあるので、大声をあまり出さずに喉に負担をかけない発声法(お腹から声を出すことを意識するなど)を習得することが大事になってきます。 また≪声の衛生≫〔のどの病気:声帯ポリープの項―声の衛生を参照〕を管理することが必要です。
◎手術的療法
保存療法を行っても改善が見られない場合は、全身麻酔下の喉頭微細手術〘ラリンゴマイクロサージェリー〙(口から喉頭直達鏡を挿入し、顕微鏡下に病変を切除/摘出などの治療を行う手術)を行います。
※喉頭微細手術が必要と診断した場合には、手術可能な医療施設にご案内致します。
咽喉頭異常感症(ヒステリー球)
のどから食道にかけての違和感・異物感・圧迫感違和感などの異常を覚えるものの、検査をしても具体的な病気がみつからない状態のことを言います。『のどに球が詰まっているようで苦しい』と訴える人が多いことから【ヒステリー球】と呼ばれるようになりました。
咽喉頭異常感症(ヒステリー球)の原因

様々な原因によって生じ、すぐに原因を突き止めることは簡単ではありません。ただ近年では、仕事などでストレスを強く受けている方が不安や疲労・緊張を強く感じた際にヒステリー球の症状を自覚するケースが増えています。
不安・疲労・緊張・精神的ショック・睡眠不足などはストレスとなって私たちの体に負担をかけます。ストレスを受けると、体の自律神経(内臓や代謝・体温といった体の機能を24時間体制でコントロールする神経)のバランスが崩れて交感神経(心と体を活発にする神経)が副交感神経(心と体を休ませる神経)よりも優位になります。
すると首の横を走っている胸鎖乳突筋(耳の後ろから鎖骨にかけてつながっている筋肉)や輪状咽頭筋(食物を胃に送り込む役目をしている食道周囲の筋肉)が過剰に収縮し、のどおよび食道の内腔が締め付けられるために様々な症状を呈するようになります。
ヒステリー球は、ストレスだけではなく、自律神経失調症や更年期障害・うつ病・不安障害・ストレス性障害などの症状として現れることがあります。
咽喉頭異常感症(ヒステリー球)の症状
ヒステリー球の一番の症状は喉の異物感です。のどに何かが詰まっている感じがする、何かが引っかかっている気がする。飲み込みにくい感じがする、のど内部がゴロゴロするなどと訴える方もいます。唾液を飲み込もうとしてもうまく飲み込めないと感じる方もいらっしゃいますが、『飲食物を飲み込もうとしたときには症状が現れにくい』という特徴があります。ほかにも喉の圧迫感があって苦しい、胸がつかえるなどの症状を認めます。
また症状が現れる時間も日中と夜間で差があったり、特定の状況下で症状がひどくなる場合もあります。
咽喉頭異常感症(ヒステリー球)の検査・診断
のどの異物感が体の病気(のどの病気・甲状腺疾患・逆流性食道炎・頸椎異常など)によって起こっていないかを確認することが重要です。
●問診
ヒステリー球症状の確認や他ののどの病気を疑わせる症状(咳/痰症状・喉の乾燥感・胃酸の逆流感など)の確認を行います。また疲労やストレスなどを受ける状況下にないか、首コリ/肩コリがないかなどを確認します。
●頸部の触診
首コリ・肩コリの有無確認やのど周囲の精査(頸部の腫れや甲状腺の腫れなど)を行います。
●のどの観察
喉頭内視鏡検査(電子ファイバースコープ)でのどから食道の入り口までを観察し、のどの病気(慢性咽喉頭炎・咽頭ガン・喉頭ガンなど)や食道ガンがないかなどを確認します。
●血液検査
一般採血や腫瘍マーカー・甲状腺ホルモン値などを測定し、他の疾患がないかを確認します。
●画像検査(頸部CT/MRI検査)
咽頭ガン・喉頭ガン・食道ガンなどの有無確認やのどの形態異常・頸椎の異常などの有無確認を行います。
●食道・胃の観察
胃食道内視鏡検査(胃カメラ)で食道ガンや逆流性食道炎などの有無確認を行います。
●精神科/心療内科の受診
体の病気はないことがわかり、ストレスや精神疾患(自律神経失調症や更年期障害・うつ病・不安障害・ストレス性障害など)が強く関与している可能性がある場合には必要です。
※頸部CT/MRI検査・胃内視鏡検査(胃カメラ)・精神科/心療内科の受診が必要と診断した場合は、対応可能な医療施設にご案内致します。
咽喉頭異常感症(ヒステリー球)の治療
◎保存的療法
ヒステリー球は器質的疾患(臓器や器官に認められる病気)ではないため確実な治療法はありません。ただし、ヒステリー球による症状を和らげる目的で漢方薬(半夏厚朴湯)が比較的有効です。また、胸鎖乳突筋や食道括約筋の緊張を和らげる目的で筋弛緩剤・血流や代謝を改善させる薬を処方します。鍼灸院での針治療が有効なこともあります。
- 日常生活上の注意点
- ヒステリー球が精神的なストレスによって生じている場合はストレスを発散させることで症状を改善できる可能性があります。 日常生活の改善からストレスをなくしていく工夫も一つの治療手段です。適度な運動や睡眠・休息をとったり気分転換をすることでストレスが和らぎ、自律神経のバランスが整います。すると交感神経の高ぶりが治まり、ヒステリー球の症状を軽減させることにつながるのです。
これらを持っても症状が改善しない場合は、基礎にあるストレス・不安感・抑うつ状態を除くために精神科/心療内科でトークセラピー〘会話療法〙や認知行動療法(現在生じている問題を具体的にし、考え方や行動などの変えやすい部分から少しずつ変えていくことで、問題の解決をめざす心理療法)などを行う必要があります。
※精神科/診療内科の受診が必要と診断した場合は、対応可能な医療施設にご案内致します。
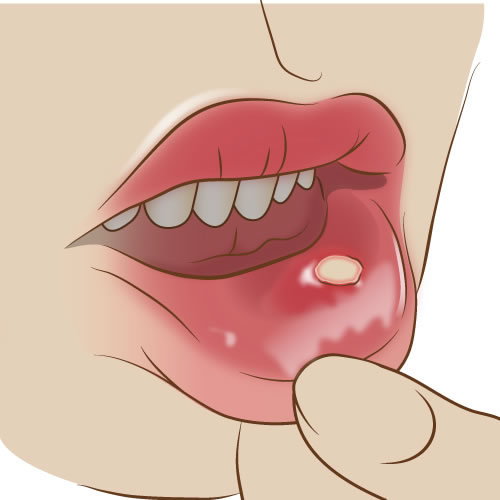
口内炎
口の中の粘膜に起こる炎症の病気です。口内炎にもいろいろな種類がありますが、一般的にはアフタ性口内炎(表面が白く、くぼみがあって周囲が赤い円形(または楕円形)の潰瘍のこと)のことを言います。
痛みを伴うことが多く、一度に1個~数個出来ることもあります。口内炎は頬の内側や唇の内側・歯ぐき・舌など口の中の粘膜であればどの部分にでもみられ、乳幼児からご高齢の方まで幅広く発症します。
口内炎の原因
様々な原因が考えられますが、大きな誘因は栄養状態の不良(ビタミン不足[特にビタミンB2・B6・C]・亜鉛不足)・疲労・ストレス・睡眠不足などといった生活習慣の乱れによる免疫力の低下と言われています。
他にもヘルペスの感染・細菌や真菌(カビ)の感染・胃腸障害・口の中の不衛生・特定の食べ物や歯磨き粉の成分によるアレルギー・口の中を傷つけた・口の中をやけどしたなどがあります。
また口の中の炎症に関係なく、病気が原因で口内炎が起きる場合があります。
口内炎を起こす代表的な病気
べーチェット病 |
アフタ性口内炎・外陰部の潰瘍・眼症状・皮膚症状を主症状とする全身性の炎症性疾患。はっきりとした原因はわかっていません。べーチェット病の初発症状としてアフタ性口内炎があると言われています。 |
潰瘍性大腸炎 |
大腸の粘膜にびらんや潰瘍ができて、下痢・腹痛・血便などの症状を引き起こす炎症性疾患。遺伝や食生活などの要因が重なって免疫に異常が起こる病気で、口内炎や関節痛・皮膚の炎症なども現れる場合があります。 |
手足口病 |
コクサッキーウイルスやエンテロウイルスなどのウイルスによる病気で、小児(特に1~5歳)に多くみられますが大人でも発症することがあります。発熱と口の中全体に多数の口内炎ができると共に、痛みのない水ぶくれのような発疹が手のひらや足の裏に現れます。 |
ヘルパンギーナ |
コクサッキーウイルスによる病気で、小児(特に1~5歳)を中心に夏季に流行します。突然の高熱と共に、のどに小さい口内炎が多数できます。高熱などの症状は4~5日で落ち着きますが、口内炎は治るまでに1週間から10日ほどかかります。 |
ガンやエイズ・糖尿病など |
免疫力が低下しやすいため、雑菌がたくさんいる口腔内が炎症を起こして口内炎ができやすくなります。血液のガンである白血病の初期症状で口内炎ができることがあります。 |
口内炎の症状
炎症部分に熱いものや冷たいものがしみる、食べ物が触れると強く痛むといった症状があり、悪化すると食事ができなくなることもあります。
口内炎の検査・診断
●問診
栄養状態の不良・疲労・ストレス・睡眠不足などの生活習慣の乱れがあったか、胃腸の調子が悪いことはないか、口の中を傷つけたりやけどするようなエピソードがなかったかなどを確認します。また口内炎が繰り返しできていないか、治りにくさなどがあるかを確認します。また口内炎を起こす身体の病気がないかを確認するため、倦怠感・皮膚症状・消化器症状などの有無がないかなども確認します。
●口/のどの観察
口内炎が出来ている場所(例えばヘルペス性なら口唇や歯肉中心・真菌(カビ)性なら舌や上あごが中心)・単発性か多発性か・出血やただれを伴っていないかなどを確認します。場合によっては喉頭内視鏡検査(電子ファイバースコープ)でのどの奥にまで口内炎ができていないか、免疫力を低下させる原因となるのどのガンがないかなどを確認します。
血液検査
繰り返す口内炎・多発性の口内炎・治りにくい口内炎がある場合は、原因精査として血中のビタミンB2・ビタミンB6・ビタミンC・亜鉛などの量を測定します。また身体の病気の精査として、一般採血や腫瘍マーカー・甲状腺ホルモン値などを測定することがあります。
口内炎の治療
◎保存的療法
通常の口内炎の場合はステロイド剤の軟膏/張り薬やうがい液といった外用薬で改善を図ります。多発した口内炎などあれば、経口ステロイドを短期間内服して頂きます。
原因がはっきりしているヘルペス性口内炎、細菌性口内炎や真菌(カビ)性口内炎の場合はウイルスの増殖を抑える薬、抗生物質や抗真菌薬を処方します。またベーチェット病や潰瘍性大腸炎などの病気が原因であれば、それぞれに対する治療を行う必要があります。
ビタミンB2・ビタミンB6・ビタミンC・亜鉛などの不足があればビタミン剤の投与や亜鉛補充療法などを内服で行います。
◎手術的療法
医療施設(特に歯科)によっては、レーザー治療を行っているところもあります。
※口内炎の原因が病気と関連していると診断した場合には、精査加療が可能な医療施設にご案内致します。
【治りが悪い場合は口内炎ではないこともあり、注意が必要です】
➡➡口内炎はほとんどの人が経験のある一般的な病気です。通常アフタ性口内炎は1~2週間で治ります。様子を見ていてもなかなか治らない・口内炎の治療をしていても改善しない
このような場合は一般的に見られるアフタ性口内炎ではない可能性があり、舌ガンや白血病などの重篤な病気が隠れている場合もあるため、極力早く医療機関を受診するようにしましょう。
味覚障害
食べ物の味がわからない、味が薄く感じる、本来の味とは違った変な味に感じたりするなどの味覚の低下や異常が起こる病気です。味覚障害が起きると、食欲がなくなって栄養不足になったり、味付けが濃くなって塩分や糖分を取り過ぎて高血圧や糖尿病になりやすくなるなど、私達の健康に被害を与えることにもつながりかねません。
最近では新型コロナウイルス感染症(COVID-19)に伴う症状として嗅覚障害と共に現れる症状としてご存じの方もいらっしゃるかと思います。
味を感じる仕組みとは
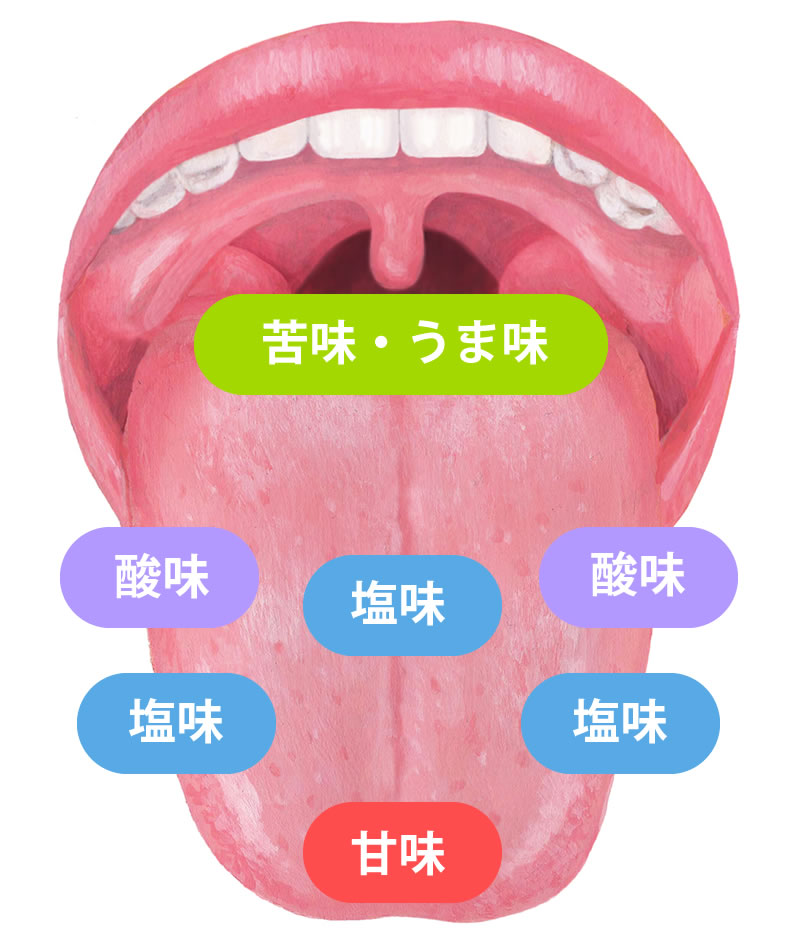
食べ物の味物質が、舌を中心に舌の付け根・軟口蓋(上あごの表面)など)に多く存在する【味蕾(みらい)】という味を受け取るセンサーで感知されて味を感じます。味蕾(みらい)の中には味を感じる細胞の味細胞があって、甘味・苦味・塩味・酸味・うま味を基本の味(味覚)として感知します。
その情報は信号として味覚神経(舌前2/3は顔面神経の一部の鼓索神経・舌後1/3は舌咽神経・軟口蓋は顔面神経の一部の大錐体神経・咽頭喉頭は迷走神経など)を伝導し、味覚を感知する脳の味覚中枢に伝えられるのです。
また、嗅覚でとらえた食べ物の匂いや香りなどの情報も≪風味≫として脳に伝えられます。 さらに、食べ物の硬さなどは触覚・咬んだ時の音は聴覚・見た目は視覚でとらえられ、こうした全ての情報が脳の前頭葉と部分で統合され、おいしさを感じるのです。
味覚障害は味を感じる仕組みが何らかの原因でうまく機能しないために起こります。
味覚障害の原因
●加齢
加齢によって味蕾(みらい)の数が減少すること、味の情報の伝達機能が低下することが生じるようになるために味覚障害が起きます。
●亜鉛欠乏
亜鉛は味蕾(みらい)の細胞の再生を促す役割をしており、肉を食べないなどの食事の偏りや低栄養による亜鉛摂取不足・慢性肝臓疾患(慢性肝炎・肝硬変など)や炎症性腸疾患(潰瘍性大腸炎など)などによる亜鉛吸収不全・薬(降圧薬や抗うつ薬・抗精神薬など)の副作用や腎臓疾患(慢性腎不全など)による亜鉛排泄の増加などによって亜鉛の欠乏が引き起こされ、味覚障害へとつながります。
●舌苔
舌の表面にある凹凸に口内の細菌が堆積(たいせき)して苔状になった物のことを言います。食べ物のカスや唾液の成分・口の中の粘膜がはがれたもの・細菌・微生物などが溜まって形成されますが、舌苔が厚くなると味を感じにくくなります。
舌苔の原因は、舌の清掃不良や口腔乾燥・唾液の少なさ・舌の形(溝状舌という溝が舌にある人がいます)・舌の位置(舌の位置が通常よりも低くて上あごと触れ合わないためも舌の汚れが溜まりやすくなります)・薬剤の影響(抗生物質やステロイド剤の服用によって口の中の環境が変わるため)などが挙げられます。

●舌炎
舌への病原性のある細菌/真菌(カビ特にカンジダ菌)の感染・鉄分不足(舌粘膜・口腔内粘膜の代謝障害を起こす)・ビタミンB12や葉酸の欠乏(細胞の成長因子が欠乏する)・逆流性食道炎などによる胃酸などによって舌に炎症が起こります。
●口腔内の炎症
風邪などによる急性咽頭炎・抜歯や歯科治療での口腔内の環境変化・舌のやけど・喫煙などが味覚に悪影響を及ぼすことがあります。
●口腔乾燥
ドライマウスやシェーグレン症候群(涙や唾液を作っている臓器を中心に炎症を起こり、涙や唾液の分泌が低下したり乾燥症状が出る全身性の自己免疫疾患)による唾液分泌低下によって、食べ物の味物質が溶け出しにくくなったり、味蕾が働きにくくなったりします。
●嗅覚障害〔鼻の病気:嗅覚障害の項を参照〕
アレルギー性鼻炎や副鼻腔炎などによる鼻づまりや神経性の嗅覚障害によって風味障害が起こり、味覚障害を生じやすくなります。新型コロナウイルス感染症(COVID-19)に伴う味覚障害は、まさに嗅覚障害が起こることによる風味障害になります。
●脳神経障害
糖尿病による神経障害で脳に味覚を伝える神経が侵されたり、頭部外傷・脳腫瘍・脳梗塞などで脳の味覚中枢が障害されて味覚障害を生じます。
●顔面神経麻痺
味覚に関わる鼓索神経(舌前2/3の味覚を支配)・大錐体神経(軟口蓋の味覚を支配)は顔面神経の分枝なので、顔面神経が麻痺すると味覚も障害されることがあります。
●中耳疾患
舌前2/3の味覚を支配している鼓索神経は中耳を通っているため、中耳に炎症を起こすような耳疾患(急性中耳炎・慢性中耳炎・真珠腫性中耳炎など)によって味覚障害を生じることがあります。
●心因性
不安神経症・仮面うつ病(精神症状よりも身体症状が強く出てしまっていることが多いうつ病)など心因性のストレスが原因で味覚障害を生じることがあります。
味覚障害の症状
味覚減退(味がよくわからない)が最も多い症状ですが、味覚脱失(味が全く分からなくなる)もよくみられます。その他に、自発性異常味覚(何も食べていないのに口が苦いなど)、 味覚錯誤(甘いものが苦く感じるなど)、解離性味覚障害(5種類の味覚のうち、1、2種類の匂いがわからない)などがあります。
味覚障害の検査・診断
●問診
- 発症時の状況〖風邪症状の有無・頭部外傷などの有無・他疾患に関する薬剤の服用開始など味覚障害の原因なるエピソードがなかったかを確認〗
- 味覚障害の期間の確認・口腔症状の確認〖口内乾燥があるのか、口腔のどの部分で味覚障害を感じるのか、ヒリヒリ感などの症状はあるのかなどを確認〗
- 全身性疾患の有無確認〖糖尿病や肝臓疾患・腎臓疾患・炎症性腸疾患・シェーグレン症候群など〗
- 内服薬の確認〖薬剤名とその服用期間、味覚障害との出現時期の関連性など〗
- 嗅覚障害の有無〖嗅覚障害を味覚障害と間違えて受診するなどあるため〗
- 耳疾患/鼻疾患の有無〖味覚障害を引き起こす病気の確認〗などを行います。
●視診
口腔内の乾燥所見・舌炎所見(舌の赤みなど)・舌苔の有無・鉄欠乏による、舌尖(舌の先)/舌縁(舌の側面)に中心に見られる赤く平らな舌の所見・ビタミンB12や葉酸の欠乏による、舌表面に見られる赤く平らな舌の所見などを確認します。
●培養検査
舌苔所見を認めた場合、病原性のある細菌や真菌(カビ)が存在しないかを調べます。
●血液検査
肝臓疾患・腎臓疾患・炎症性腸疾患の有無や程度評価のため、一般採血検査で肝機能(GOT/GPT)・腎機能(BUN/Cre)・炎症反応(WBC/CRP)などを調べます。また血中の亜鉛・鉄・ビタミンB12・葉酸などの評価を行います。シェーグレン症候群を疑った際は、抗SS-A抗体/抗SS-B抗体などを測定します。
●尿検査
腎臓疾患の有無評価のために行います。
●味覚機能検査
電気味覚検査 |
舌に電極を当てて電流の強さを変えることで、どの強さで味覚を感じるかを調べる検査です。 |
ろ紙ディスク法 |
甘味・塩味・酸味・苦味の4つの味がついた溶液をろ紙に染み込ませて舌の上に乗せていきます。 それぞれの味には5段階の濃度があり、どの濃度で味を正しく感じられるかを調べます。 |
※味覚機能検査が必要と診断した場合には、検査可能な医療施設にご案内致します。
味覚障害の治療
味覚障害の原因によって治療法はそれぞれ異なります。
●亜鉛欠乏➡亜鉛内服療法を行います。
●薬剤性➡薬剤の減量や中止を行った後に亜鉛内服療法を行います。
●舌苔➡舌みがき(舌ブラシや歯ブラシで1日1回を目安に、舌の奥から手前に向かって 優しく行います。)やうがいを行います。
●舌炎➡病原性のある細菌/真菌(カビ)が原因であれば抗生物質や抗真菌剤を投与しま す。鉄・ビタミンB12・葉酸の欠乏が原因であればそれぞれの物質の補充療法を行います。 逆流性食道炎が原因であれば胃酸分泌を抑える薬を処方します。
●口腔内の炎症➡粘膜改善薬/去痰薬・抗炎症薬などの内服薬やトローチ・うがい液などの 外用薬を処方します。喫煙が原因であれば禁煙することが必要です。
●口腔乾燥➡対処療法ではありますが、唾液分泌促進剤やスプレー式のエアゾール性人口唾液などを処方します。小まめに水分摂取を行うことも有効です。
●嗅覚障害➡嗅覚障害の治療を行います。〔鼻の病気:嗅覚障害の項を参照〕
●脳神経障害・顔面神経麻痺・中耳疾患・全身性疾患(糖尿病や肝臓疾患・腎臓疾患・炎症性腸疾患・シェーグレン症候群)➡原疾患の治療を行い、亜鉛内服療法を行います。
●心因性➡抗うつ薬や抗不安薬の内服や精神科/心療内科で治療を行います。
※脳神経障害・全身性疾患・心因性が原因の場合は、対応可能な医療施設にご案内致します。
- 日常生活上の注意点
- 味覚障害の治療や予防に必要な亜鉛を多く含む食品を積極的にたべましょう。
➡・牛肉やレバー ・チーズなどの乳製品 ・牡蠣やカニ・いわしなどの魚介類 ・しいたけ ・ワカメやひじき・もずくなどの海藻 など
